Cos'è l'inseminazione artificiale e come è la procedura?
La maggior parte delle coppie sposate nel corso della propria vita insieme, prima o poi, ha in programma di avere figli. In alcuni, ciò avviene naturalmente, senza intervento medico, e in altri, a causa di problemi con il sistema riproduttivo di uno o entrambi i coniugi, con l'aiuto della tecnologia medica. Uno dei metodi più efficaci per risolvere il problema dell'infertilità nel nostro tempo è l'inseminazione artificiale.
Caratteristiche speciali
Statistiche deludenti mostrano che ogni seconda coppia sposata nel mondo ha più o meno problemi con il concepimento. E contrariamente alla credenza popolare che l'infertilità femminile è molto più comune, solo un terzo di questi casi deriva da una compromissione della funzione riproduttiva nelle donne.
Attualmente, tre principali tecnologie di inseminazione artificiale sono utilizzate per il trattamento della sterilità:
- fecondazione in vitro (FIV);
- iniezione intracitoplasmatica di spermatozoi (ICSI);
- inseminazione artificiale.
La scelta del metodo d'inseminazione artificiale è effettuata da un dottore riproduttivo singolarmente. Al momento, secondo numerose recensioni, la tecnologia più popolare è la FIV.
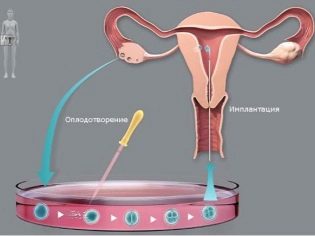
Quando la fecondazione in vitro avviene al di fuori del corpo della madre, come dovrebbe accadere durante la fecondazione naturale.
La FIV è una procedura piuttosto complicata, per la cui efficace attuazione è necessario utilizzare un gran numero di agenti ormonali. A causa dell'assunzione di questi farmaci, le capacità funzionali delle ovaie e della ghiandola pituitaria sono inibite. Durante la terapia ormonale, è importante monitorare da vicino i cambiamenti che si verificano nel corpo della donna.
Dopo aver ricevuto tutti i dati dagli studi di laboratorio e la determinazione finale del metodo di terapia, la donna è posta sotto la supervisione continua di uno specialista. La dinamica di tutti i cambiamenti nel sistema endocrino del paziente, che si verificano a seguito dell'uso costante di farmaci ormonali, è controllata mediante analisi del sangue biochimiche, che devono essere prese ogni giorno.
Va notato che un tale attento controllo dei medici non è giustificato in tutti i casi. Molto spesso, l'intero corso di preparazione per la procedura di fecondazione in vitro avviene su base ambulatoriale.
Questo è seguito dal secondo stadio di IVF - la coltivazione e la successiva raccolta di materiale biologico femminile. Come è stato detto, nella fase iniziale di preparazione della procedura, il farmaco sopprime il background ormonale naturale del paziente. Dopo di che, uno specialista prescrive farmaci che possono stimolare attivamente l'ovulazione. Di conseguenza, nelle ovaie può crescere una cinquantina di follicoli in cui ci sono uova. Successivamente, diventeranno il materiale biologico che sarà necessario per questa procedura.
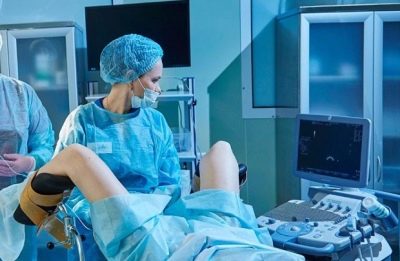
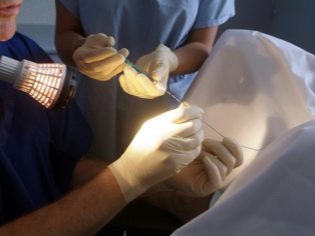
Gli specialisti quotidiani registrano un aumento di follicoli. Per questo, la donna viene eseguita un'ecografia delle ovaie. Non appena arriva il momento in cui i follicoli raggiungono la dimensione richiesta per la fecondazione in vitro, alla donna viene data una puntura. Naturalmente, se il sito di puntura non anestetizza il sito di pre-raccolta, allora una tale manipolazione può essere piuttosto spiacevole.Pertanto, nella maggior parte dei casi, quando si prende una puntura, i medici usano una forma lieve di anestesia generale. Per fare questo, prima della procedura, il paziente viene iniettato nella droga di vena e dopo un po 'sprofonda nel sonno.
Anestesia una media di non più di mezz'ora, e la procedura di prendere una puntura dura 5-10 minuti.
Effettuare questa manipolazione richiede uno specialista altamente qualificato, come se l'ago fosse inserito in modo errato, le ovaie o le tube di Falloppio possano essere danneggiate (forate). Tutte le manipolazioni sono visualizzate da una macchina ad ultrasuoni o laparoscopia.
Dopo che le cellule sono state rimosse, sono posizionate sul terreno più adatto per lavorare ulteriormente con loro.
Se la manipolazione ha esito positivo, la donna può tornare a casa lo stesso giorno.
Nella terza fase della fecondazione in vitro, diventa necessaria la partecipazione del padre del nascituro - ha bisogno di passare lo sperma per fertilizzare la cellula riproduttiva femminile in un ambiente artificiale. Quando lo specialista FIV riceve tutti i materiali biologici necessari, procede direttamente alla procedura di fertilizzazione stessa: le cellule germinali maschili e femminili sono collocate in tubi speciali, dove dovrebbero unirsi.
Quando la fecondazione ha avuto luogo e l'embrione inizia a svilupparsi attivamente al posto della cellula madre, deve essere ancora nell'ambiente creato artificialmente per diversi giorni.
Lo stadio finale della FIV è il trasferimento di una cellula fecondata direttamente nell'utero. Questa manipolazione si verifica anche sotto l'azione dell'anestesia. In una procedura, una donna può essere "piantata" da uno a quattro embrioni.
A volte viene usato il concetto di "crio-trasferimento". Questo termine indica il trasferimento di uova fecondate dalla cavità uterina all'ambiente esterno (in condizioni speciali) o il trasferimento di embrioni "congelati" ("crio" - congelati) nella cavità uterina.
Durante la fecondazione in vitro, una media di 1-4 uova fecondate viene somministrata al paziente per aumentare le possibilità di successo del concepimento. Tutti o molti di loro possono essere impiantati con successo nello strato mucoso dell'utero, ma è possibile che tutti lasceranno la cavità uterina durante la prossima mestruazione. In questo caso, la donna dovrà ripetere la procedura di fecondazione in vitro.
Ma se la gravidanza è avvenuta comunque, e diversi embrioni, o anche tutti e quattro, sono stati impiantati con successo nell'endometrio, quindi secondo le testimonianze di uno specialista o su richiesta del paziente, molti di questi possono essere rimossi dall'utero e posti in condizioni artificiali create appositamente per loro. che saranno congelati secondo un determinato metodo.
Il processo di estrazione degli embrioni nell'ambiente esterno è chiamato riduzione degli embrioni. Questo è fatto con l'obiettivo che in caso di un tentativo di fecondazione in vitro senza successo ci fosse la possibilità di impianto di embrioni congelati. Grazie alla tecnica di crio-trasferimento, in caso di trapianto fallito, non sarà necessario per una donna sottoporsi nuovamente a stimolazione del sistema riproduttivo per l'inizio dell'ovulazione - non avrà bisogno di assumere più iniezioni e bere pillole. Inoltre, un potenziale padre può evitare di ri-passare il campione di sperma.
Come già accennato, ci sono casi in cui tutti gli embrioni iniettati nell'utero hanno messo radici, in questo caso la decisione di lasciare tutto o rimuovere "extra" appartiene alla donna. Questa sfumatura diventa l'argomento principale degli oppositori della fecondazione in vitro, che considerano inaccettabile questo aspetto bioetico dal punto di vista della religione e del diritto alla vita dell'uomo.
Nella forma congelata, le uova fecondate vengono conservate in uno speciale criostoraggio, dove vengono mantenute le condizioni ottimali per il loro stato vitale. È possibile memorizzarli in modo da diversi mesi a diversi anni a seconda del desiderio dei genitori biologici. Questo servizio è pagato.Il suo costo dipende dalla durata e dalle condizioni di conservazione degli embrioni.
Dopo il trasferimento dell'embrione, il paziente deve riposare completamente per un certo tempo, dopo di che può andare a casa.
Il medico curante prescrive una donna che ha precedentemente subito questa procedura, prendendo farmaci che hanno un effetto positivo sulla condizione dell'endometrio (rivestimento uterino). Inoltre, potrebbe essere raccomandata l'assunzione di sedativi e farmaci che riducono la contrattilità dell'utero.
Nelle prossime due settimane, è estremamente importante per una donna prestare particolare attenzione al suo stato fisico ed emotivo: evitare uno sforzo eccessivo e situazioni stressanti, e anche camminare di più. Sarebbe l'ideale in questa situazione per fare una vacanza o andare in ospedale.
Dopo due o tre settimane dall'impianto di un ovulo fecondato, una donna sta effettuando uno studio ecografico che può essere utilizzato per valutare l'efficacia della procedura, ovvero per confermare o negare l'insorgenza della gravidanza. Con l'esito positivo della fecondazione in vitro, la futura mamma dovrebbe continuare a prendere i farmaci prescritti, ma se nessuno degli embrioni "inseriti" potrebbe impiantarsi nell'endometrio, queste cellule lasceranno l'utero con il successivo flusso mestruale.
ICSI
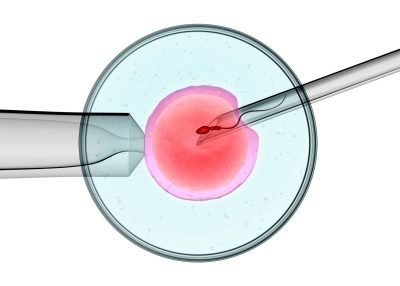
Questa tecnologia è un principio migliorato della fecondazione in vitro.
Quando si verifica, il germe non si verifica arbitrariamente in una provetta, ma attraverso uno strumento simile a una lunga cannula.
ICSI viene utilizzato in caso di ridotta o mancanza di motilità spermatica. Oltre a questa sfumatura, la procedura ICSI è una ripetizione assoluta della fecondazione in vitro.
Inseminazione intrauterina
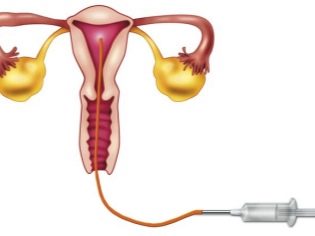
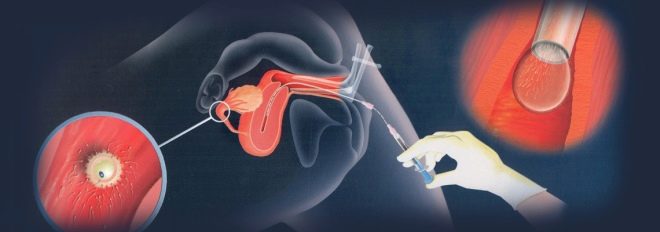
Durante l'inseminazione intrauterina, il liquido seminale viene iniettato direttamente nella cavità uterina di una donna nel periodo ovulatorio utilizzando un catetere speciale.
Questo metodo viene utilizzato quando le cellule sessuali maschili non hanno la possibilità di raggiungere la cavità uterina (ad esempio, con bassa motilità spermatica o con eccessiva viscosità del muco del canale cervicale).
testimonianza
La procedura di inseminazione artificiale può essere eseguita in caso di problemi con il concepimento sia in uno dei partner, sia in entrambi. Le ragioni dell'emergere di tali difficoltà sono moltissime.
Quindi, quelle coppie che hanno avuto rapporti sessuali regolari per un anno senza usare alcuna gravidanza contraccettiva non sono diventate sterili. Questo stato di cose richiede indubbiamente un ricorso a specialisti nel campo della salute riproduttiva per successivi esami e trattamenti. Naturalmente, il fatto che la gravidanza non si verifichi per un certo periodo di tempo non è un'indicazione assoluta per la fecondazione in vitro.
Per quanto riguarda i casi più comuni in cui la FIV è realmente indicata, questi includono:
- Ovaio policistico. Questo è un cambiamento patologico nella struttura e nella funzione delle ovaie derivanti da disturbi nel ciclo. L'impulso per lo sviluppo di questa malattia è un fallimento nella produzione di estrogeni e formazione di follicoli e un aumento della concentrazione di androgeni - ormoni sessuali maschili, che porta alla comparsa di molte piccole cisti nella struttura delle ovaie e, di conseguenza, infertilità.
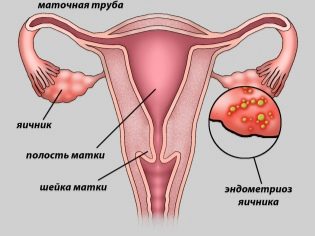
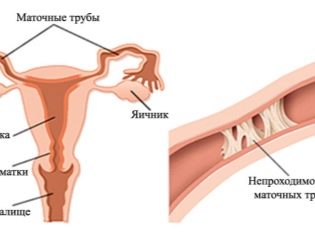
- ostruzione o mancanza di tube di Falloppio.
- Endometriosi. La malattia in cui le cellule dell'endometrio, lo strato mucoso della parete uterina, si espandono oltre.
- patologieche influisce sulla qualità dello sperma maschile.
- infertilità eziologia inspiegata.
Non molto tempo fa, nella pratica clinica mondiale, è stato deciso di condurre la terapia per l'infertilità (che a volte richiedeva molti anni) alle donne con vari metodi conservativi: trattamento farmacologico con preparati ormonali, fisioterapia, massaggi, trattamenti termali, ecc.
L'inseminazione artificiale in una situazione del genere era considerata un'opzione estrema, quindi le donne si rivolgevano agli specialisti in questo campo come donne piuttosto mature (in termini di funzione fertile). Un tale approccio è assolutamente errato, poiché a questa età la probabilità di un esito positivo della procedura è ridotta più volte.
Nel nostro paese ci sono abbastanza specialisti altamente qualificati che si occupano di problemi di infertilità, ai quali a volte i coniugi senza figli prendono appuntamenti con qualche mese di anticipo.
Pro e contro
Il compito principale dell'inseminazione artificiale è la nascita di un bambino sano, quindi se questo obiettivo viene raggiunto, tutti gli svantaggi di tale manipolazione vengono livellati. Secondo le statistiche, più di un terzo dei casi di inseminazione artificiale si traducono in gravidanza. Tuttavia, si dovrebbe tenere presente che questa è una tecnologia piuttosto complessa, che può anche avere conseguenze per la salute del paziente. Una donna dovrebbe avere la più completa idea possibile di possibili rischi al fine di consciamente, dopo aver valutato tutti i pro e i contro, di poter prendere una decisione definitiva sull'opportunità di tale manipolazione.
In caso di successo dell'innesto di un embrione, esiste un'alta percentuale della probabilità che diversi embrioni vengano impiantati nella membrana mucosa dell'utero e si svilupperà una gravidanza multipla. Pertanto (su richiesta di una donna), gli embrioni "extra" possono essere ridotti, il che, a sua volta, può causare un aborto spontaneo. Se si lasciano tutti gli embrioni, il rischio di ipossia (fame di ossigeno) e di parto prematuro aumenta.
Cosa influenza un esito positivo?
La probabilità di sviluppo della gravidanza a seguito di inseminazione artificiale è influenzata da seguenti fattori:
- età dei potenziali genitori;
- la causa dell'infertilità di una coppia senza figli;
- i risultati della puntura ovarica (caratteristiche delle uova e il loro numero);
- qualità del fluido seminale di un potenziale padre;
- il numero di embrioni risultanti dalla fusione di cellule germinali maschili e femminili in condizioni di laboratorio che sono in grado di svilupparsi;
- l'inutilità della coppia;
- lo stato della mucosa uterina al momento dell'innesto dell'embrione (presenza o assenza di cicatrici, processi infiammatori, ecc.);
- il numero di tentativi precedenti della procedura di fecondazione in vitro;
- grado di qualifica dei medici in un particolare istituto medico;
- la correttezza della fase preparatoria;
- la presenza di malattie ereditarie;
- stile di vita dei potenziali genitori e delle loro cattive abitudini;
- la presenza di malattie infiammatorie acute o non completamente trattate croniche al momento dell'innesto dell'embrione
Aspetti etici e legali
Oltre alle limitazioni mediche dell'inseminazione artificiale, ci sono leggi che richiedono la conformità. Ad esempio, essendo in un matrimonio formale, è richiesto il consenso del coniuge per la fecondazione in vitro, soprattutto se lo sperma del donatore verrà utilizzato come materiale biologico maschile. Ciò è dovuto al fatto che i bambini nati nel matrimonio sono acquisiti automaticamente come il padre del coniuge della madre. Tuttavia, il padre è pienamente responsabile di allevare questo bambino, indipendentemente dalla vera parentela.
Pertanto, se, a causa di considerazioni etiche, religiose o di altra natura, il marito protesta contro l'inseminazione artificiale, la soluzione di questo problema sarà il rifiuto della procedura da parte dei coniugi, se la moglie non riesce a persuadere la sua anima gemella.
Nel caso estremo, una donna può divorziare e partecipare a questo programma nello stato di signore libere.
Un uomo che è diventato donatore di sperma non può ottenere informazioni personali su una donna che è stata fertilizzata artificialmente usando il suo materiale biologico. In relazione al bambino che è nato in questo modo, non sopporta obblighi materiali.
Alcune coppie senza figli da molto tempo non osano ricorrere alla procedura di inseminazione artificiale a causa di considerazioni religiose ed etiche. Le principali religioni del mondo (cristianesimo, islam, buddismo) accettano questa "concezione immacolata" come la misura più estrema. Inoltre, l'uso da parte degli sposi di donatore di sperma, la concezione di una donna single e la riduzione degli embrioni in caso di gravidanze multiple è considerata inaccettabile. Inoltre, il cristianesimo categoricamente non accetta la maternità surrogata.
Come funziona la procedura di fecondazione in vitro, vedi sotto.