Il primo screening durante la gravidanza: i tempi e gli standard
Il primo studio di screening durante la gravidanza è una fase cruciale e molto importante. È atteso con ansia da tutte le future madri, perché questo esame dovrebbe rispondere alla domanda principale: tutto va bene con il bambino? Quando e come viene condotta la diagnosi, così come quali risultati possono essere considerati normali, saranno discussi in questo articolo.
Cos'è?
Lo screening prenatale a volte è così spaventoso per le donne incinte che alcuni addirittura si rifiutano di sottoporsi a tali esami. Questo è facilitato da numerosi forum per donne in una "posizione interessante", in cui tutti gli "orrori" di screening e di esperienze delle mamme sono descritti in dettaglio.
In realtà, non c'è nulla di sbagliato in questo sondaggio. Screening è uno studio completo rivolto a identificare i potenziali rischi per una donna produrre un bambino con disturbi genetici.
Il complesso consiste di ultrasuoni e studi di laboratorio sul sangue venoso di una donna incinta.
Tradotto dall'inglese, "screening" è "selection", "screening out", "sorting". Questo termine è usato in economia, sociologia e altri campi, la medicina non è un'eccezione. Le donne incinte sono una categoria speciale di pazienti che hanno bisogno di un approccio speciale e di una visita medica più approfondita. È importante capire che lo screening stesso non rivela alcuna malattia e che non è possibile fare diagnosi né alla madre né al nascituro.
Questo esame completo rivela solo tra la massa totale di future mamme di donne che hanno rischi di produrre un bambino con difetti di sviluppo grossolani, anomalie genetiche superiori rispetto al resto. I rischi elevati di dare alla luce un bambino con patologie non sono ancora una frase, e nella maggior parte dei casi il bambino sta bene, ma tali donne dovrebbero essere esaminate più attentamente.
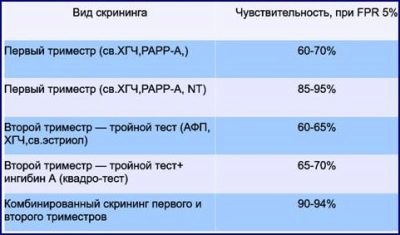
In totale, per il periodo di trasporto di un bambino, una donna avrà tre screening di questo tipo - in 1 trimestre, in 2 e 3 trimestri. Il primo screening durante la gravidanza è considerato il più importante e informativo.
Non molto tempo fa, circa vent'anni fa, era difficile per gli ostetrici determinare il sesso del nascituro e le patologie evolutive del bambino a volte rimanevano un segreto dietro sette sigilli fino alla nascita. Dal 2000, nel nostro paese è stato praticato un esame di screening universale delle future mamme e questo ha ridotto il numero di bambini nati con malattie gravi come la sindrome di Down, la sindrome di Turner.
La diagnosi è completamente gratuito per il pazienteTutte le donne che si sono registrate per la gravidanza ricevono un rinvio ad essa. I risultati non sono una guida all'azione immediata. Se successivamente viene confermato che il bambino è veramente malato, alla donna verrà data la direzione di interrompere la gravidanza secondo le indicazioni mediche.
Approfitta di questa opportunità o salva e produci un bambino "speciale" - solo la donna stessa deciderà, nessuno la costringerà a nessuna decisione.
obiettivi
Lo scopo principale dello screening prenatale è identificare le donne in gravidanza a rischio. La natura, naturalmente, è ancora più saggia e sofisticata dell'uomo e di tutti i suoi risultati, e quindi non uno, nemmeno il medico più esperto, non una diagnosi moderna può prevedere tutte le possibili malformazioni di un bambino. Pertanto, l'elenco dei problemi "calcolati" durante il primo processo di screening è limitato a poche e gravi malattie e condizioni. Il primo screening, in particolare, rivela la probabilità di tali patologie.
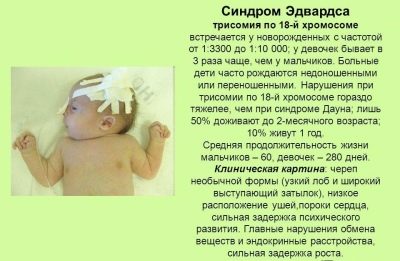
Sindrome di Edwards
È una delle malformazioni congenite più gravi. La ragione del suo verificarsi è bugie in trisomia 18 cromosomi. La probabilità del suo sviluppo ha una chiara connessione con l'età della donna incinta - nelle donne con più di 40 anni il rischio di avere un bambino con una diagnosi del genere è più alto. In generale, la malattia non è considerata comune, il rischio delle "vecchie" mamme è di circa lo 0,7%.
Ciò non significa che la sindrome di Edwards possa essere minacciata solo dai bambini di donne in gravidanza con prerequisiti a causa della loro età, e le ragazze piuttosto giovani possono avere un cromosoma eccessivo nella 18a coppia, soprattutto se hanno il diabete.
Nei bambini, c'è un basso peso alla nascita, una deformazione delle ossa facciali e craniche, hanno un'apertura orale anormalmente piccola, orecchie fortemente alterate, e passaggi uditivi possono essere completamente assenti. Nel 60% dei casi c'è un difetto cardiaco. Quasi ogni bambino con la sindrome di Edwards ha un piede gravemente curvo, si osservano convulsioni convulsive e ci sono anomalie nello sviluppo del cervelletto. Questi bambini sono mentalmente ritardati, la patologia è classificata in base al tipo di oligofrenia.
La stragrande maggioranza dei bambini con questa sindrome muore entro i primi tre mesi dal momento della nascita. Fino all'anno può vivere solo il 3-5% dei bambini. La patologia è incurabile, non è soggetta a correzione.
Sindrome di Turner
Il nome completo della malattia è la sindrome di Shereshevsky-Turner. L'anomalia cromosomica si verifica nel cromosoma X. Tali bambini sono nati a breve, con infantilismo sessuale, così come alcune mutazioni fisiche. La gravidanza con un bambino simile si verifica quasi sempre sullo sfondo. tossicosi grave e costante minaccia di interruzioneil parto è più spesso prematuro.
La malattia è accompagnata non solo dall'assenza o sottosviluppo delle ghiandole genitali, ma anche da molteplici difetti ossei - le falangi delle dita possono essere assenti, le articolazioni del gomito sono curve, i metatarsi sono più corti, ci sono problemi con la colonna vertebrale. Come la maggior parte dei disturbi cromosomici, questa sindrome ha difetti cardiaci e grandi vasi. Il ritardo mentale si sviluppa nel tipo di infantilismo, l'intelligenza della maggior parte dei bambini è preservata.
Sindrome di Cornelia de Lange
È una malattia ereditaria in cui mutazioni geniche NIPBL. Per questo motivo, il bambino ha deformato le ossa del cranio e del viso, non ci sono abbastanza dita sulle maniglie, c'è un grave ritardo mentale. Nella sindrome, ci sono spesso problemi con le funzioni visive e uditive, gravi anomalie colpiscono i reni, il sistema cardiovascolare, il fegato e il sistema riproduttivo.
I bambini hanno una tendenza alle convulsioni convulsive, i bambini non possono controllare i propri movimenti e spesso causano lesioni a se stessi. Per tipo di disturbo mentale sono imbecilli con menomazioni anche della più semplice attività mentale.
Solo nel 20% di tali bambini la malattia procede senza manifestazioni psicomotorie grossolane, ma perfino tali bambini sono caratterizzati da patologie di sviluppo di ossa e organi interni.
Sindrome di Down
Questa è la patologia cromosomica più comune, in cui esiste cromosoma in più in 21 coppie. In altre parole, il cariotipo del bambino ha 47 cromosomi, mentre un bambino sano dovrebbe avere esattamente 46. Questi bambini hanno una faccia stranamente cambiata: è più piatta, il collo è corto, la parte posteriore della testa è appiattita.Quattro bambini su dieci nati con questa sindrome hanno difetti cardiaci e vascolari e tre bambini hanno uno strabismo congenito.
Non senza ragione, la genetica ritiene che la probabilità di produrre un bambino con sindrome di Down sia maggiore nelle donne con età crescente. Ad esempio, una giovane donna incinta di 24 anni ha un rischio base di 1: 1500, se la gestante ha già 28-29 anni, il rischio aumenta a 1: 1000. Le donne in gravidanza oltre i 35 anni devono ricordare che il rischio è 1: 214. Dopo 45, la probabilità il più alto è 1:19.
Ciò significa che uno dei 19 bambini nati da donne dopo i 45 anni è nato con una diagnosi deludente.
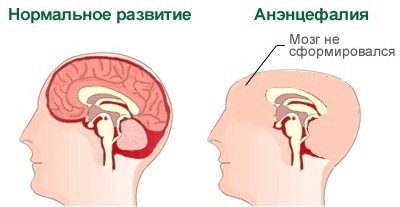
Difetti del tubo neurale (anencefalia)
Tale difetto può "accumularsi" a causa degli effetti nocivi o tossici sull'organismo materno all'inizio del periodo in cui nasce il bambino. La scienza conosce con certezza questi termini - questo è il periodo tra la terza e la quarta settimana di gravidanza.
Appaiono i difetti sottosviluppo degli emisferi cerebrali o loro completa assenza, a volte mancano e le ossa del cranio. Quindi, il bambino semplicemente non ha testa. Questo difetto è letale al 100%. La maggior parte dei bambini muore nel grembo materno, alcuni riescono a vivere per partorire, ma non sono destinati a una vita lunga e felice.
La morte si verifica nelle prime ore dopo la nascita, meno spesso un bambino può "resistere" per diversi giorni.
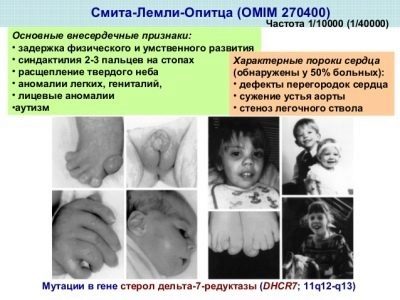
Sindrome di Smith-Lemli-Opitz
Lo stato di deficienza congenita di un particolare enzima è la 7-deidrocolesterolo reduttasi, che è responsabile della produzione di colesterolo. Di conseguenza mancanza di colesterolo tutti gli organi e i sistemi iniziano a soffrire a livello cellulare, poiché la sostanza è estremamente necessaria per la cellula vivente. La gravità della malattia in un bambino è determinata dalla natura della carenza.
Con una leggera deviazione, il bambino presenta problemi mentali moderati, e con una grave carenza la malattia è accompagnata da difetti grossolani sia a livello fisico che mentale.
La particolarità di questi neonati - cervello diminuito molti soffrono di autismo, le loro ossa e tendini sono deformati, ci sono difetti negli organi interni e la vista e l'udito possono essere compromessi. Una deficienza nel gene DHCR7 porta a una carenza di un enzima importante.
La malattia stessa è rara, ma la sindrome è stata inclusa nello screening per un motivo - ogni 30 ° adulto è un portatore del gene mutato DHCR7. E l'unica domanda è se mamma o papà daranno questo gene a suo figlio, o no.
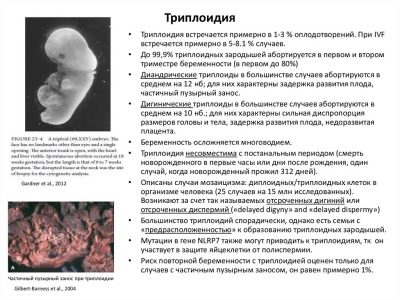
Triplodia non molare
Un disturbo genetico grossolano associato a un cambiamento nel numero di cromosomi in ogni coppia, si verifica spontaneamente, "secondo la volontà di Madre Natura". Né mamma né papà sono colpevoli del fatto che invece di 23 coppie, il bambino depone 46 o 69. Non c'è modo di vivere con un tale cariotipo, quindi la maggior parte del feto muore anche nell'utero, ma le variazioni sono possibili - nasce una briciola, ma muore dopo poche ore, una briciola nasce e muore in pochi giorni.
La patologia può verificarsi anche quando entrambi i genitori sono completamente sani e non sono portatori di malattie ereditarie.
Un successivo tentativo di concepire un bambino in questa coppia può avere un discreto successo, la probabilità di ricorrenza del triplodia non molare è estremamente bassa.
Sindrome di Patau
Lo sviluppo di questa malattia porta ad un cromosoma in più nella coppia 13, quindi viene anche chiamato trisomia 13 cromosomi. I medici vedono una chiara relazione tra l'insorgenza di un'anomalia cromosomica e l'età della madre. I rischi aumentano con l'aumentare dell'età della donna incinta.
La sindrome si presenta con difetti di sviluppo grossolani - il bambino ha deformato le ossa del viso, il cervello ha una dimensione molto piccola. Possono essere sottosviluppati o anche gli organi di vista sottosviluppati, l'udito. Spesso c'è la cosiddetta cyclopia, quando il bambino ha un solo occhio, situato al centro della fronte. Possono esserci più fessure delle ossa facciali.
La sindrome è accompagnata da malformazioni degli organi interni, nonché da malattie non correggibili del sistema nervoso centrale. Molti bambini muoiono nei primi mesi dopo la nascita, solo pochi riescono a vivere fino a 5-7 anni, sono profondamente idioti, imparano o si prendono cura di se stessi e l'interesse per un tale bambino è completamente escluso.
Dopo l'introduzione dello screening obbligatorio, il numero di bambini nati con questi disturbi, riuscito a ridurre significativamente. Così, fino al 2000, uno dei 700 bambini nati con la sindrome di Down, e dopo che i medici hanno imparato a stabilire dei rischi, solo uno su 1200 neonati soffre di una tale malattia, e la maggior parte dei genitori stessi lo ha deciso, perché ultimamente gli atteggiamenti verso i bambini "solari" nella società sono cambiati, e alcune madri mantengono coscientemente una gravidanza, pur sapendo che devono avere un bambino così speciale.
La diagnosi prenatale non rivela patologie, ma solo alcuni segni di possibili difetti, altri metodi diagnostici possono stabilire la verità, che discuteremo di seguito.
Gruppo di rischio
Una delle patologie di cui sopra può verificarsi assolutamente in qualsiasi donna, ma ci sono cosiddetti gruppi di rischio. Includono le future madri, la cui probabilità di problemi genetici del feto è superiore a quella degli altri.
Quindi, tra loro ci sono:
- eterosessuale tardivo (se incinta oltre i 35 anni);
- le donne incinte che in precedenza avevano abortito a causa di anomalie cromosomiche del feto, così come le donne che hanno dato alla luce bambini con malattie ereditarie;
- ragazze e donne con una storia di più di due aborti, uno dopo l'altro;
- donne incinte che, a causa dell'ignoranza o di altri motivi all'inizio della gravidanza, hanno continuato a prendere farmaci che sono vietati durante il trasporto di un bambino;
- donne incinte da un parente stretto di sangue;
- donne incinte dallo sperma di donatore;
- donne che non hanno informazioni sullo stato di salute del padre del bambino e non hanno contatti con lui;
- le donne che lavorano in condizioni pericolose, specialmente se il loro lavoro è associato all'esposizione alle radiazioni, così come le donne i cui uomini lavorano in tali condizioni e sono esposte alle radiazioni;
- donne con una storia familiare di avere parenti con malattie genetiche, così come le donne i cui coniugi hanno tali parenti.
Se una ragazza in giovane età ha concepito il figlio desiderato da un uomo completamente sano, i rischi di anomalie sono più bassi, ma non possono essere esclusi. Ecco perché è importante non rifiutarsi di sottoporsi a tale esame.
Nonostante il fatto che lo screening sia obbligatorio per tutti, tutte le procedure vengono eseguite solo con il consenso della donna incinta, se non ce n'è nessuna, è costretta a esaminare la futura madre, anche se è a rischio, nessuno lo farà.
date
Il primo screening prenatale viene effettuato in periodi strettamente designati - dalle 11 alle 13 settimane di gravidanza. Dovrebbe essere chiaro che una donna può ricevere un rinvio per i test e l'ecografia sia l'undicesima settimana (10 settimane ostetriche complete) sia la quattordicesima settimana (in 13 settimane intere). Successivamente, il sondaggio di screening del primo trimestre non viene eseguito, poiché il contenuto informativo di alcuni indicatori e indicatori è alto solo nel periodo designato.
Le settimane ostetriche non sono le settimane trascorse dal concepimento, come pensano erroneamente alcune donne incinte. Questo tempo è trascorso dal primo giorno dell'ultima mestruazione. Quindi, settimane ostetriche è un termine dal concepimento + circa 2 settimane. Ciò significa che al momento dell'esame il feto sarà di circa 9-11 settimane dal concepimento.
Un referral è rilasciato da un medico che ha una donna incinta registrata. Se una donna è stato registrato dopo 13 settimane, il primo screening non viene eseguito, e l'intera responsabilità per la possibile patologia non rilevata nel bambino ricade sulle sue spalle.
formazione
Il periodo in cui viene effettuato il primo screening non è così lungo, e quindi non è facile per i medici esaminare un bambino piccolo. Una varietà di cose può influenzare i risultati del sondaggio - dalla temperatura della madre alle cattive abitudini come fumare o bere alcolici. Se una donna incinta non ottiene abbastanza sonno, è molto nervosa, soffre di tossicosi, questo può anche influenzare il risultato finale, in particolare i parametri del test del sangue.
La preparazione per il primo studio comprende una valutazione del benessere generale. Una donna deve informare il suo medico su come si sente, se il suo sonno è sufficiente, se ci sono segni di stanchezza, una malattia infettiva o un raffreddore.
Affinché gli ultrasuoni risultino più accurati e il medico possa esaminare meglio la mollica, la donna dovrebbe essere in grado di svuotare l'intestino e la vescica diverse ore prima di visitare la stanza degli ultrasuoni. Per eliminare il gas intestinale dovrebbe prendere una dose. "Simeticone" o "Espumizan». Se c'è molto gas, l'intestino gonfio può comprimere gli organi pelvici, il che a sua volta rende difficile la diagnosi.
Gli ultrasuoni in questo periodo sono per lo più eseguiti in modo transvaginale, e quindi non è necessario riempire la vescica in anticipo.
La maggior parte prepararsi per l'esame del sangue, perché Qualsiasi fattore può influenzare la ricerca biochimica. Qualche giorno prima dello screening, per una donna è raccomandata una dieta moderata, che esclude completamente cibi grassi e fritti, spezie e cibi affumicati, cibi troppo salati e in salamoia. Per ridurre la flatulenza nell'intestino, è anche necessario astenersi da un gran numero di verdure crude, dai cavoli in qualsiasi forma, dai legumi e dai latticini grassi, dai prodotti da forno e dai dolci.
Non puoi mangiare prima della procedura. L'ultimo pasto dovrebbe essere non più tardi di 6 ore prima del test.
Procedura per
Lo screening del primo trimestre non è solo il più informativo dei tre screening prenatali, ma anche il più rigoroso. Deve essere eseguito in una sequenza specifica. È importante che entrambi i test di laboratorio e la diagnostica a ultrasuoni vengano eseguiti nello stesso giorno con una piccola differenza di tempo.
All'ora stabilita (di solito stamattina, visto che dovresti venire a stomaco vuoto), la donna viene alla consultazione e prima va all'ufficio del suo ostetrico-ginecologo. Eccola in attesa di compilare uno speciale modulo diagnostico in cui sono inseriti i dati necessari per le proiezioni genetiche. Più fatti saranno indicati nel modulo, più accurata sarà la previsione.
Le informazioni diagnostiche includono l'età della donna e il suo partner, il peso della donna incinta, l'altezza e la storia ostetrica. Assicurati di includere tutte le gravidanze precedenti alla corrente e il loro esito. Se c'erano degli aborti, allora dovresti indicare il motivo per cui si sono verificati, se è affidabile e confermato con i risultati della biopsia.
Se una donna ha avuto in precedenza bambini con sindromi cromosomiche, malformazioni congenite, questa informazione è anche indicata, così come la presenza di parenti con malattie ereditarie.
Se una donna incinta fuma o usa alcol o droghe, questo fatto dovrebbe anche essere notato, dal momento che tali cattive abitudini non possono che influenzare la composizione del sangue. Tutte le malattie croniche che la gestante ha nella forma diagnostica sono inserite nella forma diagnostica.
Dopodiché, la donna incinta viene inviata all'ecografia o alla stanza di trattamento. Non ci sono raccomandazioni chiare su ciò che dovrebbe seguire, il più delle volte nelle consultazioni femminili russe iniziano con la diagnostica ecografica, e quindi immediatamente prelevare il sangue da una donna incinta per l'analisi biochimica. Gli ultrasuoni possono essere eseguiti non solo transvaginalmente, ma anche transabdominalmente, da un sensore sulla parte superiore dell'addome, se la donna ha una corporatura sottile e la vista attraverso la parete addominale anteriore non è difficile.
Il sensore vaginale è visto attraverso la parete vaginale all'interno, questo metodo è preferibile per il primo trimestre in generale e per le donne con la minaccia di aborto in particolare, poiché consente, oltre al bambino, esaminare in dettaglio lo stato del canale cervicale.
Sangue prelevato da una vena nel modo tradizionale. Tutti gli strumenti e i tubi sono monouso, sterili. I risultati degli ultrasuoni vengono dati immediatamente alla donna, i risultati delle analisi del sangue in laboratorio dovranno attendere diversi giorni o addirittura settimane.
Una donna riceve una conclusione generale sullo screening con rischi calcolati di anomalie fetali dopo che sono state completate le analisi del sangue, dal momento che un'ecografia non viene considerata separatamente dai dati di laboratorio.
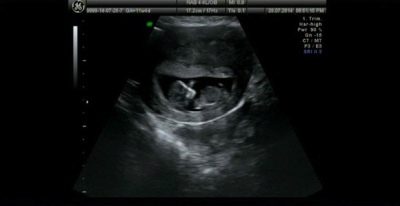
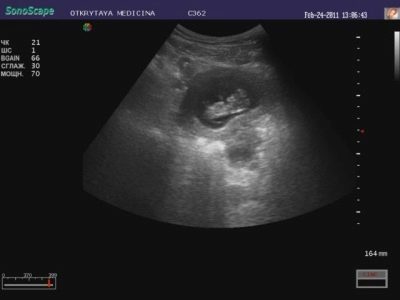
Cosa si può vedere sugli ultrasuoni?
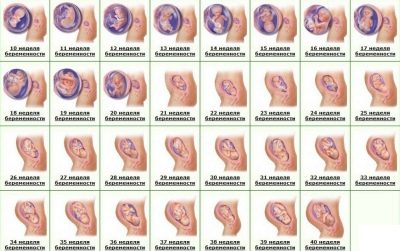
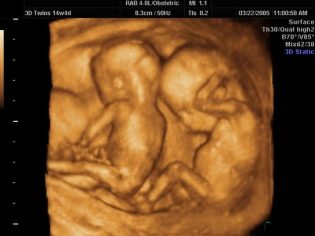
All'ecografia durante la prima proiezione, una donna sarà in grado di vedere il suo bambino. Per molti - questo è il primo incontro con le briciole. Un bambino che ha cessato di essere un embrione ed è diventato un feto sarà in grado di compiacere sua madre con il suo battito cardiaco forte e ritmato, per mostrarle quanto abbia imparato a muoversi, anche se non lo sente ancora. All'ecografia alla fine del primo trimestre, è possibile determinare il numero di frutti, la loro vitalità, le caratteristiche di sviluppo.
Le dimensioni fetali aiutano a navigare le date esatte e calcolare la data di consegna stimata.
Un buon scanner ad ultrasuoni ad alta risoluzione in questo momento mostra il profilo della testa e del viso del feto, le sue braccia e gambe, le dita, le orbite. Il medico sarà in grado di esaminare la placenta, il cordone ombelicale, valutare le condizioni dell'utero e dei tubi, il liquido amniotico. Diversi cosiddetti marcatori di patologie genetiche aiuteranno a stabilire se il bambino ha la probabilità di una malattia cromosomica congenita.
Con una recensione favorevole e una buona macchina, il medico può teoricamente scoprire il sesso del bambino, ma non c'è nulla da garantire, perché le differenze di sesso tra ragazzi e ragazze durante questo periodo di gravidanza non sono così fortemente pronunciate.
Determinazione del sesso non incluso nell'elenco delle domande che interessano i medici durante lo screeningecco perché una donna dovrà pagare per questo servizio alle tariffe per la fornitura di servizi a pagamento all'organizzazione medica in cui viene diagnosticata. Le uniche eccezioni sono i casi in cui il benessere genetico di un bambino dipende dal genere. Ad esempio, l'emofilia si verifica solo nei ragazzi.
Se una donna è portatrice di questa malattia, allora la probabilità di trasmetterla a suo figlio è alta, e quindi l'identificazione sessuale ha un valore diagnostico.
Interpretazione dei risultati degli ultrasuoni
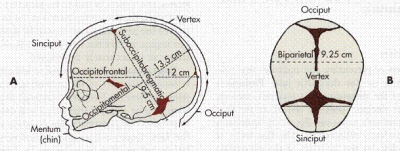
Tutto ciò che il medico-diagnostico vede sul monitor dello scanner ad ultrasuoni è registrato nel protocollo di ricerca di screening. Indica le informazioni di base sul bambino. Le dimensioni principali che permettono di giudicare la salute del bambino, così come la data esatta del concepimento sono le dimensioni parietali del coccige (taglio visivo dal coccige alla corona della testa con la massima estensione), le dimensioni bipariate (distanza tra le ossa temporali, la dimensione trasversale della testa) e la circonferenza della testa del bambino. stimata frequenza cardiaca, così come l'attività motoria fetale.
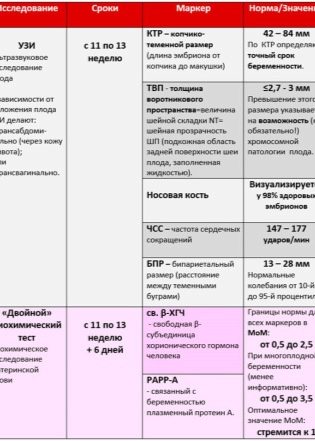
I marcatori più specifici che possono diventare segni indiretti di difetti di sviluppo grossolani del senso genetico sono TVP - lo spessore dello spazio del colletto e la lunghezza delle ossa del naso. Un'attenzione particolare è rivolta a questi due parametri. Le tariffe e gli errori consentiti per il primo screening sono i seguenti.
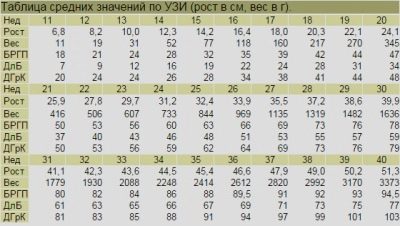
Dimensione parietale copicale (KTP) - valori medi:
Il valore numerico del CTE, mm | Corrisponde al periodo di gestazione (settimana + giorno) |
33 | 10+1 |
34-35 | 10+2 |
36 | 10+3 |
37 | 10+4 |
38 | 10+5 |
39 | 10+6 |
40-41 | 11 settimane esattamente |
42 | 11+1 |
43-44 | 11+2 |
45-46 | 11+3 |
47 | 11+4 |
48 | 11+5 |
49-51 | 11+6 |
52 | 12 settimane esattamente |
53-54 | 12+1 |
55-57 | 12+2 |
58-59 | 12+3 |
60-61 | 12+4 |
62-63 | 12+5 |
64-65 | 12+6 |
66-67 | 13 settimane esattamente |
68-69 | 13+1 |
70-71 | 13+2 |
72-73 | 13+3 |
74-75 | 13+4 |
75-78 | 13+5 |
79-81 | 13+6 |
Una diminuzione del CTE può indicare che il termine della donna è stato consegnato con un errore, questo può essere, in particolare, a causa dell'ovulazione tardiva. Se gli indicatori di queste dimensioni sono leggermente in ritardo rispetto alla norma, non c'è nulla di allarmante in questo, solo i medici osserveranno lo sviluppo del bambino più da vicino.Tuttavia, se la discrepanza con gli standard si manifesta per più di 10 giorni dal periodo effettivo e mostrata dalle misurazioni sugli ultrasuoni, allora possiamo parlare del ritardo della crescita fetale, nonché dei possibili problemi genetici nei quali la formazione del bambino è lenta, scorretta.
Bipariented size (BPR) - norme e opzioni:
Durata della gestazione (settimane ostetriche) | BPR - il tasso medio, mm | BPR - vibrazioni consentite, mm |
10-11 settimane | Non determinato | Non determinato |
11-12 settimane | 17 | 13-21 |
12-13 settimane | 21 | 18-24 |
13-14 settimane | 24 | 20-28 |
La dimensione biparentata al primo esame di screening non è determinata da tutti i medici e non in tutti i casi. L'undicesima settimana, questa dimensione è abbastanza difficile da ritirare. Un forte ritardo di queste dimensioni rispetto alla norma dell'età gestazionale indica spesso un rallentamento dello sviluppo del bambino a causa di fattori avversi che colpiscono il bambino e la madre - cattive abitudini, malattie croniche della donna, insufficienza della placenta, scarsa nutrizione della madre, nonché medicine, veleni e tossine - Tutto questo può portare al ritardo della crescita intrauterina.
L'eccesso del segmento trasversale tra le ossa temporali a volte dice sul momento sbagliato della gravidanza. Questa situazione si verifica nelle donne che soffrono di un ciclo irregolare, non ricordano la data dell'ultima mestruazione, così come le donne con ovulazione precoce.
Circonferenza della testa - normale:
Termine ostetrico | La circonferenza della testa è normale, mm | Gas di scarico - vibrazioni normali consentite, mm |
10 settimane | Le misurazioni non vengono eseguite, i dati non sono disponibili. | Le misurazioni non vengono eseguite, i dati non sono disponibili. |
11 settimane | 63 | 53-73 |
12 settimane | 71 | 58-84 |
13 settimane | 84 | 73-96 |
Frequenza cardiaca - media:
Ostetrico (settimane intere) | Tasso medio delle risorse umane | HR - possibile intervallo di normalità |
10 settimane | 170 | 161-179 |
11 settimane | 165 | 153 -177 |
12 settimane | 162 | 150-174 |
13 settimane | 159 | 147-171 |
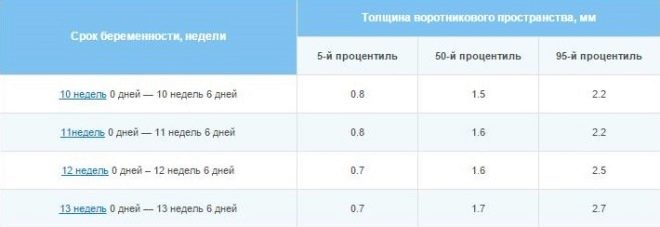
Marcatori di anomalie cromosomiche - TVP e ossa nasali:
Termine in settimane + giorni | TVP normale, mm | TVP - opzioni standard, mm | Lunghezza dell'osso del naso - normale, mm | Lunghezza dell'osso del naso - opzioni, mm |
10+0 -10+6 | 1,5 | 0,8 -2,2 | 1,1 | 1,6-2,7 |
11+0 – 11+6 | 1,6 | 0,8-2,4 | 2,3 | 1,8-2,9 |
12+0 – 12+6 | 1,6 | 0,8 -2,5 | 2,4 | 1,8-3,1 |
13+0 – 13+6 | 1,7 | 0,8 -2,7 | 2,7 | 1,9-3,4 |
14+0 | 1,8 | 0,8 -2,8 | 3,5 | 2,7-4,2 |
Lo spessore dello spazio del colletto è la dimensione della piega del collo dalla pelle al muscolo e al tessuto osseo. Molte anomalie cromosomiche sono caratterizzate da edema, ed è nella zona della superficie posteriore del collo che è più facile da esaminare. L'indicatore è considerato rilevante solo durante il primo screening.
Non appena la donna si sposta alla quindicesima settimana ostetrica (14 completa), non vi è più alcun senso nella quantità della piega del collo.
Per le future madri, che sono molto preoccupate per la TVP, fatti interessanti possono essere citati come rassicurazione - non ogni eccesso della dimensione della TVP suggerisce che il bambino sia malato. Quindi, solo il 7% dei bambini, la cui TVP in questo momento era al di sopra della norma (entro 3,5-3,8 mm), è stata successivamente diagnosticata con la sindrome di Down. Ma quando superava la norma di 8 mm, se la TBP era di 9-10 mm, più della metà dei bambini nel corso dell'esame aggiuntivo erano malati con una o un'altra sindrome cromosomica.
Le ossa nasali all'inizio dello screening (10-11 settimane) possono non essere affatto misurate, sono troppo piccole, quindi il medico può semplicemente indicare che le ossa date sono determinate. Ma da 12 settimane la dimensione è soggetta a una formulazione più accurata.
A causa del fatto che molte malattie e sindromi genetiche tendono ad appiattire il viso, la deformazione delle ossa facciali e craniche, la lunghezza dei semi nasali ha un importante valore diagnostico.
Le mamme in grande aspettativa non devono preoccuparsi e essere nervose se le ossa nasali sono un po 'meno della norma, forse, la madre stessa, il futuro padre del bambino ha anche piccoli nasi ordinati. Deviazione significativa, così come la completa assenza di ossa nasali (aplasia) - di nuovo non è un motivo di panico. Questi verdetti richiedono un esame aggiuntivo, è possibile che alla prossima ecografia, in un altro centro, su un altro, più moderno apparato, il medico sarà in grado di vedere le ossa del naso e le loro dimensioni corrisponderanno pienamente alla norma.
Anche se i risultati dell'ecografia non ispirano la futura madre con ottimismo, non dovrebbero essere considerati separatamente dall'analisi del sangue, perché la sua composizione è anche molto istruttiva.
Decodifica delle analisi biochimiche
Non è necessario che una donna entri in una pila di numeri che i tecnici di laboratorio indicano per indicare la quantità di una sostanza nel sangue. Tutto è molto più semplice - ci sono standard generalmente accettati, che sono calcolati dalla mediana, quindi l'assistente di laboratorio indica sempre il risultato in MoM, opposto ai numeri. Questo equalizza i risultati di diversi laboratori che stabiliscono standard numerici diversi per il contenuto di qualcosa in base al tipo di apparecchiatura e ai reagenti utilizzati nell'analisi.
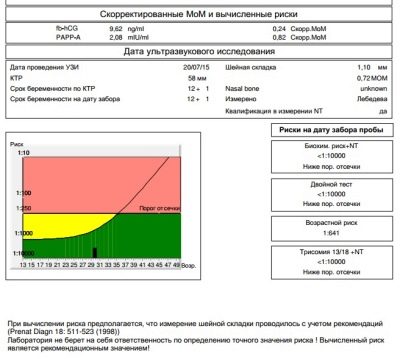
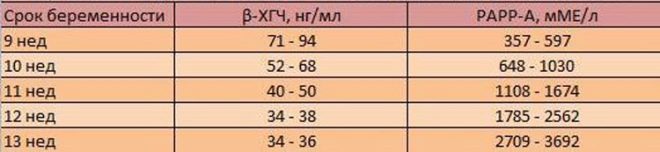
Quindi, nel sangue di una donna incinta durante il primo screening, viene esaminata la concentrazione di due sostanze caratteristiche del periodo di gestazione. Questo è un ormone prodotto a causa della presenza nell'utero del corion - hCG, così come della proteina plasmatica PAPP-A, che caratterizza anche la "posizione interessante" della donna.
I difetti genetici sono caratterizzati da diverse immagini di laboratorio - con alcune patologie il fondo ormonale diminuisce, con altri la concentrazione di proteine plasmatiche diminuisce o aumenta. Sono queste fluttuazioni nella quantità di ormone della gravidanza hCG e proteina PAPP-A che agiscono come marcatori.
Come nel caso della diagnostica ecografica, vengono determinati solo i prerequisiti, la diagnosi non viene impostata.
La presenza dell'ormone hCG e della proteina plasmatica PAPP-A è considerata normale nel sangue di una donna. nella quantità di 0,5-2,0 MoM. Se l'hCG è superiore al normale, si ritiene che il rischio di sviluppare una patologia genetica, in particolare la sindrome di Down, sia elevato. Una diminuzione dell'ormone può indicare che il bambino è probabile che sviluppi la sindrome di Edwards.
Allo stesso tempo, un livello aumentato dell'ormone può essere in una donna incinta che porta un bambino completamente normale, o meglio, due gemelli o triplette - il numero di bambini aumenta il livello di hCG in proporzione.
Se il contenuto di PAPP-A è inferiore al normale, è anche considerato un segno allarmante di un alto rischio di nascita di un bambino malato, e può anche "segnalare" malnutrizione, carenza vitaminica, ipossia e altri problemi. Ma l'aumento della proteina PAPP-A non indica nulla di patologico, in ogni caso, un'alta concentrazione di proteine non è caratteristica delle anomalie cromosomiche.
Può verificarsi in donne in sovrappeso, in donne in gravidanza che fumano, dopo una precedente malattia, e anche in donne che hanno i presupposti per avere un feto grande.
I dati biochimici sono interpretati in un complesso - È importante valutare l'equilibrio tra hCG im rarp-a. Un parametro è aumentato o diminuito - questo è un grado di rischio, se le norme vengono violate in una volta su due - i rischi aumentano. Marcatori di patologie trovati per ultrasuoni: i rischi sono ancora più alti.
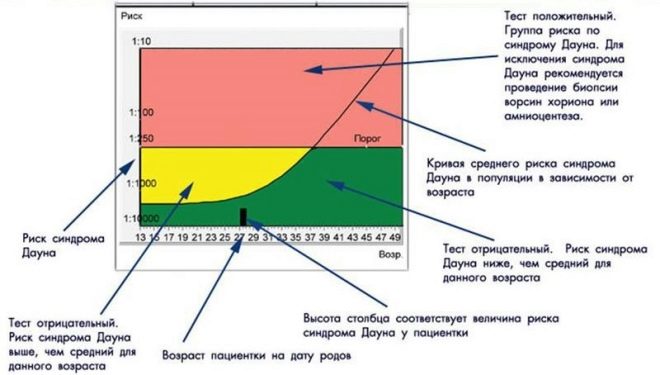
Come vengono determinati i rischi?
Vorrei avvertire immediatamente le future madri - cercare di interpretare in modo indipendente le analisi e i risultati dell'ecografia - un esercizio disperato e nervoso. E il punto non è che sia difficile per una donna senza un'educazione speciale confrontare i fatti dello studio, ma che non è una persona coinvolta nel calcolo dei rischi, ma un computer con un programma di screening speciale.
Contiene tutti i dati ottenuti - sulla personalità e la malattia di una donna, sul suo peso e la sua età, su altri fatti importanti, dati sugli ultrasuoni e ricerche biochimiche di laboratorio complesse. Sulla base del quadro generale viene creato "Profilo".
Il computer "confronta" e confronta questo "ritratto" con una massa di altri profili, compresi i profili di donne a rischio, e ne ricava una frazione matematica - questa è la probabilità dello sviluppo di un particolare difetto in questa donna.
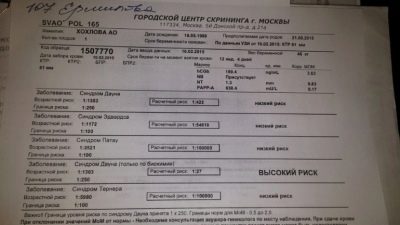
Il calcolo dei rischi viene effettuato su un modulo speciale, controllato da uno specialista, un genetista, nel caso, e trasferito alla clinica prenatale, che ha inviato test e dati iniziali al centro genetico al centro genetico.
I rischi sono individuali, per due donne della stessa età saranno indicati numeri diversi sui moduli. Se è indicato che il rischio di sindrome di Down in un feto è 1: 950, questo significa che la probabilità di patologia è bassa. La soglia è considerata la probabilità di 1: 350. Una frazione di 1: 100 significa un rischio molto elevato di difetti alla nascita.
Se i rischi sono bassi
Se si ottengono risultati considerati a basso rischio, non c'è nulla di cui preoccuparsi. Il medico dice che la gravidanza si sta sviluppando normalmente, il bambino è pienamente coerente con il suo periodo gestazionale. In questo caso, la donna lo farà secondo screeningche si svolge dalle 16 alle 21 settimane di gravidanza.
Nell'intervallo tra gli esami, non si verificano particolari misure diagnostiche, tranne che a una donna può essere data una direzione per passare un test urinario generale prima di un'altra visita a un ostetrico-ginecologo.
Se i rischi sono alti
L'alto rischio di patologia cromosomica non è ancora una diagnosi, quindi una donna viene inviata per un consulto alla genetica. Questo specialista ricontrolla di nuovo i dati di screening, parla con la gestante, identifica rischi aggiuntivi e dà la direzione alla procedura diagnostica invasiva.
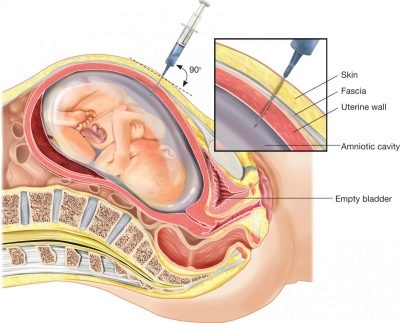
In questo momento, viene eseguita una biopsia del villo corionico. Attraverso una puntura con un ago lungo sotto osservazione costante, gli ultrasuoni sono presi per analizzare le particelle dei villi coriali. In laboratorio, da allora in poi con alta precisione - 99,9% è determinato se il bambino ha questa o quella sindrome genetica, difetti del tubo neurale. Anche un po 'più tardi, può essere eseguita l'amniocentesi: il liquido amniotico viene prelevato per l'analisi.
Tutte le procedure invasive pongono un certo pericolo per il feto, e anche la medicina moderna, le condizioni di sterilità e un medico esperto non possono garantire che dopo aver preso il materiale per la ricerca, non ci sarà scarico di acqua, infezione delle membrane fetali, morte del feto, aborto.
Per andare su tale procedura o no, la donna decide.
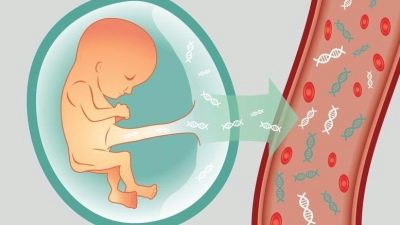
C'è anche una diagnosi non invasiva di alta precisione - Test del DNA La sua essenza si riduce al fatto che una donna fa un esame del sangue, in cui i globuli rossi del bambino sono determinati da circa 8 settimane di gestazione. Le cellule di questi bambini sono isolate dalla massa totale e il loro DNA viene esaminato, tutte le informazioni sul bambino sono criptate in esso - le patologie disponibili, il genere. Il rovescio della medaglia è che questa tecnica non è disponibile per tutte le donne, perché il suo costo è stimato in decine di migliaia di rubli. Questa nuova ricerca non è inclusa nel set di servizi di medicina assicurativa.
Se un test del DNA non invasivo conferma la patologia, allora una donna incinta dovrà ancora sottoporsi a un test invasivo con una puntura, dal momento che può ottenere un referral per interrompere una gravidanza dopo che una diagnosi deludente è confermata mediante biopsia corionica o amniocentesi.
Accuratezza della ricerca
L'accuratezza dello screening prenatale 99 o 100% non può vantarsi, come la maggior parte dei metodi diagnostici non invasivi. L'accuratezza degli ultrasuoni è del 75-85%, l'analisi del sangue è più accurata, ma meno informativa. Errori nell'interpretazione dei risultati non sono esclusi. - non tutti gli esperti sono in grado di analizzare in modo flessibile e ponderato i dati ricevuti da un programma per computer.
Solo i metodi invasivi traumatici e pericolosi possono vantare un'elevata precisione, ma dovrebbero essere utilizzati solo nei casi più estremi.
Le mamme in grande aspettativa non dovrebbero aspettarsi da uno studio di screening di qualsiasi risposta precisa e inequivocabile alle domande che ogni donna incinta ha. I risultati non sono una diagnosi o una conclusione finale. Accade così che la proiezione non mostri deviazioni e che nascano un bambino malato. E una donna che ha guadagnato un sacco di capelli bianchi sui nervi del terreno, mentre l'intera gravidanza è passata a vari genetisti e ultrasuoni, nasce un bambino abbastanza normale.
Se il primo screening è buono, il secondo può essere cattivo. Succede e viceversa. Questo non significa che nel primo trimestre ci fosse un bambino normale, e nel bel mezzo della gravidanza gli era successo qualcosa.Nel condurre studi diagnostici di screening, come in nessun altro luogo, il fattore umano è grande - Gran parte dei risultati dipendono dal livello di formazione e dall'atteggiamento responsabile dello specialista per il loro lavoro, nonché dalla precisione della formulazione dei tecnici di laboratorio. I fatti di errori banali non sono esclusi.
In ogni caso, la futura mamma dovrebbe tenersi nelle sue mani, non preoccuparsi delle piccole discrepanze tra i dati statistici e i suoi risultati, e fidarsi completamente del medico curante.
Nella stragrande maggioranza dei casi, le preoccupazioni per gli studi di screening sono vane, e le lacrime e il cattivo umore in eccesso possono danneggiare un bambino.
Per ulteriori informazioni su questo problema, è possibile scoprire guardando il video qui sotto.