Perché abbiamo bisogno di screening nel primo trimestre, quando viene condotto e cosa mostra?
Le prime settimane di gravidanza sono un momento molto importante sia per la futura mamma che per il suo bambino. Durante questo periodo, il bambino posa tutti gli organi e i sistemi vitali. Affinché i medici non possano perdere una singola patologia, viene effettuato il primo screening.
L'essenza dello studio
Gli esami prenatali sono procedure molto importanti che sono apparse in Russia relativamente di recente. E 'stato sviluppato da specialisti del Ministero della Salute, che erano preoccupati per l'alta mortalità materna e infantile. Abbastanza spesso, vari indicatori portano ad un aumento di questi indicatori. Patologia "silenziosa"che si sviluppa durante la gravidanza o alla mamma o al suo bambino.
I medici chiamano lo screening specifico per lo screening. In questo caso, vengono identificate tutte le donne con qualsiasi patologia della gravidanza. Tuttavia, le condizioni patologiche non si manifestano sempre nelle prime settimane. Accade spesso che tali patologie compaiano solo durante il 2 ° trimestre di gravidanza.
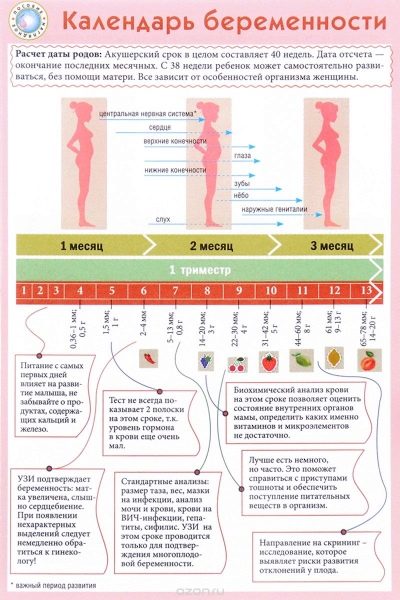
I medici usano settimane ostetriche, non mesi, per determinare un termine. Dividono l'intero termine di portare un bambino in più periodi uguali, che sono chiamati trimestri. Ognuno di loro consiste di 12 settimane ostetriche. Il primo screening è effettuato nel primo trimestre di gravidanza.
È importante notare che il termine ostetrico non corrisponde al termine di gravidanza, che le future mamme calcolano.
Di solito considerano la prima data della gravidanza dalla prima settimana di calendario dal giorno del concepimento. In questo caso, 12 settimane ostetriche corrispondono alla 14a settimana di calendario.
Per l'intero periodo di gravidanza devi spendere 3 serie di studi di questo tipo. Si tengono ogni trimestre. Il complesso di studi condotti in ciascun periodo della gravidanza è diverso. Ciò è dovuto agli ormoni che cambiano ogni giorno in una donna incinta, così come alla fisiologia del feto in via di sviluppo.
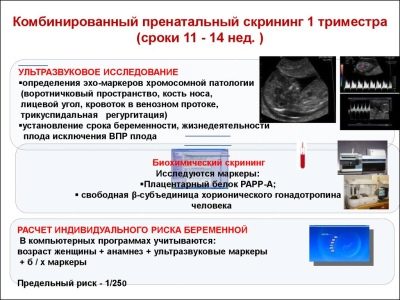
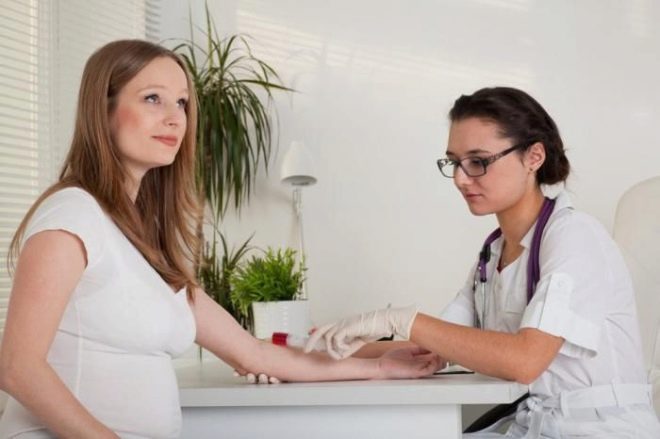
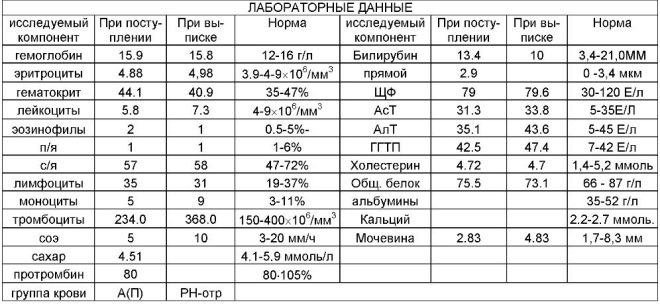
Uno studio di screening completo include la consegna di alcune analisi biochimiche e l'ecografia obbligatoria. I metodi combinati consentono risultati più accurati. La valutazione dei risultati ottenuti viene effettuata da un ostetrico-ginecologo. Se, dopo lo studio, il medico non può escludere la presenza di eventuali malattie genetiche nella futura mamma, la rimanderà per un consulto alla genetica.
date
Di solito il primo screening viene effettuato alle 11-13 settimane ostetriche di gravidanza. Le date del complesso diagnostico possono essere spostate di 7-10 giorni per ragioni mediche.Il tempo esatto del primo screening deve essere determinato congiuntamente con un ostetrico-ginecologo, che osserva una donna incinta durante l'intero periodo di gravidanza.
La durata del primo screening può essere diversa. Tale diagnostica del tempo di solito dura diversi giorni. Tra il rilascio di analisi biochimiche e l'ecografia potrebbero essere necessarie un paio di settimane. Questa è una situazione completamente normale ed è abbastanza comune. Eventuali modifiche alle date della ricerca deve essere concordato con il medico.
Questo periodo è stato scelto per caso: inizia una nuova fase di gravidanza, che si chiama fetale. In precedenza, i medici chiamavano fetali. Alla fine della dodicesima settimana di gravidanza, i dottori chiamano il bambino non più un embrione, ma un feto.
A chi non dovrebbe mancare lo studio?
Attualmente, i medici raccomandano di fare uno studio di questo tipo per tutte le donne incinte, senza eccezioni. Questa procedura medica preventiva consente un'identificazione tempestiva delle patologie organogenetiche pericolose nei feti.
Le prime 12 settimane ostetriche - un tempo di crescita attiva e sviluppo di tutti gli organi interni del bambino. L'impatto di eventuali fattori esterni può portare alla formazione di patologie. Solo una diagnosi completa permetterà loro di identificarsi. Inoltre in questo momento è possibile identificare e associare le malattie degli organi genitali interni della madre.
I medici raccomandano di essere sicuri di passare allo screening nel primo trimestre per le future mamme, in quale concezione si è verificato dopo il loro 35 ° compleanno. È anche importante condurre un tale complesso di studi per tutte le donne in gravidanza con una storia familiare gravata di malattie genetiche e cromosomiche.
C'è anche un alto rischio di età per lo sviluppo di queste patologie. In questo caso, il primo screening dovrebbe essere quello delle donne che rimarranno incinte dopo 40 anni. Le future mamme, che spesso hanno avuto aborti spontanei o gravidanze improvvise, sono state improvvisamente interrotte e non dovrebbero nemmeno perdere una diagnosi così complessa.
I medici raccomandano lo screening nelle prime settimane di gravidanza anche alle mamme in attesa che hanno gravi malattie concomitanti degli organi interni.
Un tale complesso diagnostico è anche necessario per le donne incinte che soffrono di diabete. La più pericolosa è la sua variante insulino-dipendente.
Se la futura madre assume continuamente farmaci ormonali o glucocorticosteroidi, è necessario uno screening. Questi agenti possono avere un effetto negativo sull'organogenesi fetale. Se l'assunzione di questi farmaci non può essere annullata per l'intero periodo di trasporto di un bambino, è necessario controllare il corso della gravidanza.
Il primo screening è necessariamente effettuato e le future mamme che hanno già bambini affetti da malattie somatiche genetiche o gravi. L'aumento del rischio genetico è una ragione per il passaggio obbligatorio di uno studio così complesso.
Inoltre, lo screening del primo trimestre è necessariamente effettuato da donne in gravidanza che abusano di alcol o continuano a fumare. In questo caso, il rischio di formazione di pericolose patologie intrauterine aumenta più volte. Dovresti anche essere sottoposto a screening se la gestante e il feto diverso fattore Rh.
Come si prepara?
È necessaria una preparazione adeguata per ottenere risultati di test affidabili. Prima di eseguire test biochimici, i medici prescrivono alle future mamme di seguire una dieta ipolipidica. Esclude l'uso di cibi grassi e fritti. Anche tutti gli alimenti ricchi di colesterolo sono vietati. I grassi saturi che entrano nel flusso sanguigno insieme al cibo possono causare risultati falsi.
Osservare una dieta ipolipemizzante prima del primo screening dovrebbe essere 5-10 giorni prima dello studio. La cena alla vigilia della gita al laboratorio dovrebbe essere fatta nel modo più semplice possibile, ma nutriente e ipercalorico.Meglio avere una base alimentazione erano prodotti proteici. Puoi integrarli con qualsiasi contorno di cereali.
Per mangiare un sacco di frutta e verdura per 2-3 giorni prima che l'ultrasuono di screening non dovrebbe essere. Possono causare una grave formazione di gas. Ciò renderà la ricerca difficile. L'intestino gonfio di gas causa spesso il fenomeno dell'eco negativo.
Se la futura mamma continua a fumare mentre trasporta il bambino, prima di andare in laboratorio è meglio non farlo. La nicotina, che è contenuta nelle sigarette, può portare a risultati distorti. Sono escluse anche le bevande che contengono alcol nella sua composizione.
Vai al laboratorio dovrebbe a stomaco vuoto. I medici consigliano di fare degli esami al mattino, subito dopo il risveglio. I test biochimici eseguiti di sera sono spesso inaffidabili. Non dovresti fare colazione prima di andare al laboratorio. L'ultimo pasto è la cena.
I medici permettono di superare test di laboratorio bevi un po 'd'acqua Bere molto prima di eseguire un'ecografia all'inizio della gravidanza non dovrebbe essere. Questo può portare ad un forte riempimento della vescica. Il pre-consumo di liquido può essere richiesto solo quando si esegue l'ecografia transaddominale.
Dovrebbe essere esclusa una forte attività fisica prima del primo screening. Le future mamme dovrebbero ricordare che anche le solite attività domestiche durante la gravidanza possono portare a una distorsione dei risultati. I medici notano che la normale pulizia di un appartamento alla vigilia di un viaggio in laboratorio può portare a risultati di test inaffidabili.
Dovrebbe essere escluso anche un forte stress psico-emotivo prima dello studio. Le future mamme nervose o preoccupate non dovrebbero non solo prima del primo screening, ma per tutto il periodo della gravidanza.
Lo stress prolungato porta alla rottura degli organi interni, che alla fine porta a una distorsione dei risultati.
Come va?
Lo screening è suddiviso in più fasi. Di solito il primo è viaggio in campeggio al laboratorio. Puoi sostenere gli esami sia in una normale clinica femminile che in una clinica privata.
Nel primo caso, è necessario un referral per i test, che l'ostetrico-ginecologo rilascia per la consultazione. Questa forma medica indica i dati personali del paziente, così come la durata stimata della gravidanza.
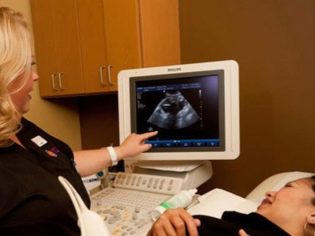
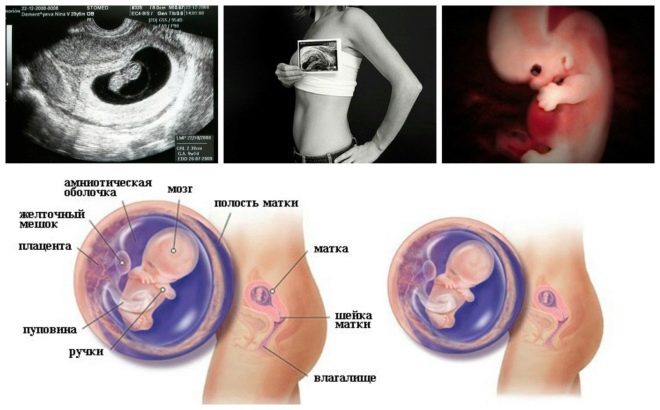
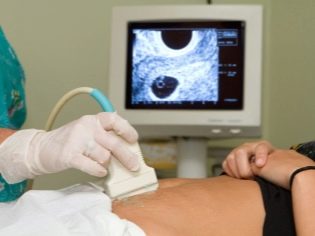
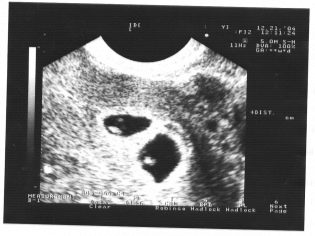
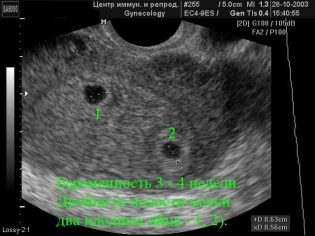
Il prossimo passo di screening è partecipazione ad ultrasuoni. All'inizio, questa ricerca può essere svolta in diversi modi. Se la donna incinta non ha controindicazioni mediche, viene eseguito l'esame transvaginale. A tale scopo viene utilizzato uno speciale sensore a ultrasuoni, che viene inserito nella vagina.
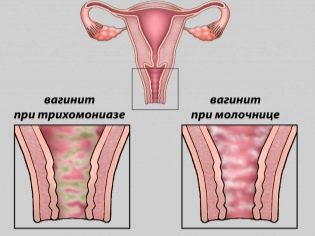
Ci sono un certo numero di controindicazioni mediche per lo svolgimento di uno studio transvaginale:
- Questi includono tutte le malattie acute degli organi genitali interni della madre.
- La colpite acuta o la vaginite sono motivi per scegliere un metodo ecografico alternativo.
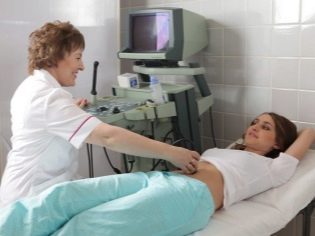
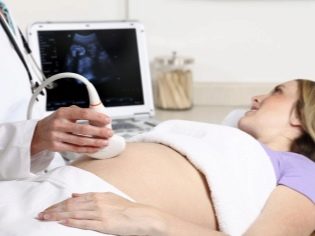
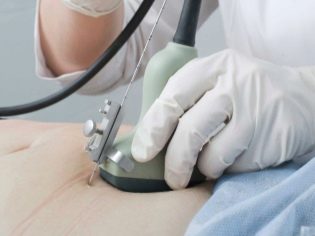
In questo caso, già in esecuzione esame transaddominale. Per la sua condotta, il medico usa uno speciale sensore a ultrasuoni, che guida la pancia della futura mamma. L'immagine in questo caso appare su una schermata speciale: il monitor. Durante lo studio, la futura mamma può vedere il suo futuro bambino con il medico. A tale indagine può anche essere presente e papà bambino.
Per ottenere una migliore visualizzazione, gli specialisti degli ultrasuoni utilizzano uno speciale gel diagnostico. Viene applicato sulla pelle di una pancia "incinta" immediatamente prima della procedura. Non dovresti aver paura degli effetti aggressivi di questo gel alle future mamme. La sua composizione è completamente ipoallergenica.
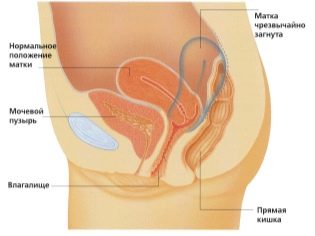
L'esame ecografico viene effettuato su un lettino speciale. La futura mamma è sdraiata sulla schiena. Nelle prime fasi della gravidanza è possibile condurre ricerche in questa posizione.Solo in quelle situazioni in cui la futura mamma ha una curvatura patologica dell'utero, potrebbe essere necessario girare a sinistra oa destra.
Se lo studio è condotto in una clinica regolare, allora la donna dovrebbe sicuramente portare con sé un asciugamano. Sarà necessario per distendersi sul divano.
Inoltre è necessario portare con sé fazzoletti o tovaglioli di carta speciali. Saranno necessari per cancellare i resti del gel diagnostico dall'addome.
Cosa mostra?
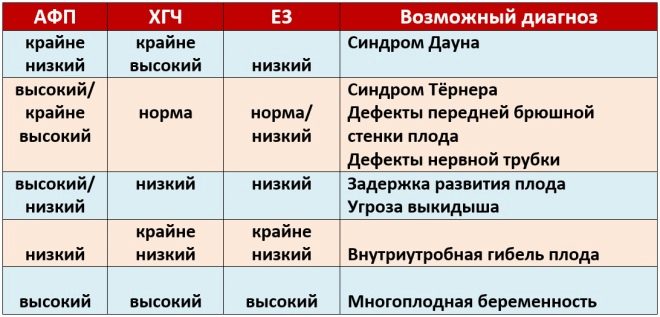
Durante il primo screening, i medici esaminano diversi importanti marker biochimici. Qualsiasi anomalia deve essere valutata da un ostetrico-ginecologo.
Con più gravidanze di gemelli o triplette, gli indicatori biochimici in questa fase della gravidanza possono essere in qualche modo diversi.
Informazioni su PAPP-A
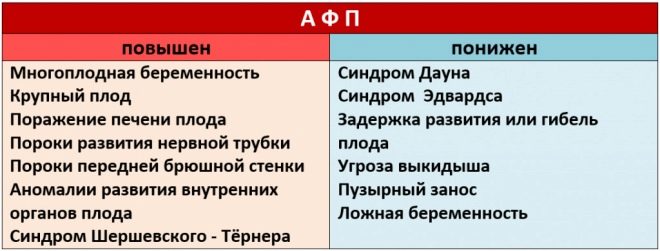
Questo marcatore biochimico specifico viene utilizzato per valutare il rischio di anomalie genetiche e cromosomiche. Anche la proteina plasmatica associata alla gravidanza A o PAPP-A consente di identificare queste patologie in fasi piuttosto iniziali della loro formazione. Questa sostanza durante lo sviluppo del feto è prodotta dalla placenta.
La consegna di questa analisi è obbligatoria per le future mamme che hanno concepito un bambino dopo 35 anni. Inoltre, tale studio dovrebbe essere condotto in donne a cui è stata diagnosticata l'infezione da HIV o epatite parenterale B e C.
I valori normali di questo indicatore dipendono in modo significativo dalla durata della gravidanza. Con il termine di 12 settimane ostetriche, questo criterio è 0,7-4,76 UI / ml. La settimana prossima la norma di questo indicatore è 1,03-6 IU / ml.
Se in questo periodo di gravidanza i valori sono significativamente al di sotto della norma, questo potrebbe indicare la presenza di una patologia genetica.
In questa situazione, il medico invierà necessariamente la futura mamma a sottoporsi a ulteriori diagnosi.
A proposito di gonadotropina corionica
Durante lo studio, viene determinata una particolare frazione B di questa sostanza. Questo ormone è anche chiamato hCG. Durante l'intero periodo di gravidanza, la concentrazione della sostanza varia. Nelle prime settimane è massimo. Il contenuto di gonadotropina viene significativamente ridotto immediatamente prima del parto.
La gonadotropina dopo il concepimento, quando la cellula uovo si fonde con la cellula spermatica, è fortemente aumentata. In questo caso, il corion inizia a produrre quasi le prime porzioni di HCG nelle prime ore dopo la gravidanza.
La concentrazione nel sangue di questa sostanza aumenta significativamente nelle gravidanze multiple, così come in certe situazioni patologiche.
Nel secondo trimestre, questo indicatore si stabilizza e praticamente non aumenta. Questa situazione persiste fino alla consegna. La diminuzione della concentrazione di hCG nell'ultimo trimestre di gravidanza è fisiologica. È necessario per il parto naturale.
Per facilità d'uso, i medici hanno creato un tavolo speciale, che ha reso normali indicatori di hCG. I ginecologi ostetrici lo usano nel loro lavoro quotidiano. Di seguito è la tabella in cui sono inclusi gli indici normali delle gonadotropine durante il primo screening:
Età gestazionale (in settimane ostetriche) | Concentrazione di HCG |
10 | 25,8-181,6 |
11 | 17,4-130,4 |
12 | 13,4-128,5 |
13 | 14,2-114,8 |
Informazioni sugli ultrasuoni
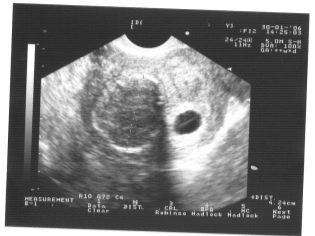
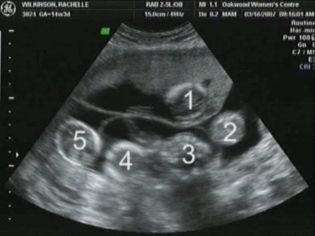
Immagina che il primo screening senza ultrasuoni sia impossibile. I medici hanno sviluppato diversi criteri per la valutazione dello sviluppo intrauterino. Sono diversi in ogni trimestre di gravidanza.
Le prime settimane di gravidanza sono piuttosto precoci. La frequenza di errori tecnici ed errori in questo momento è piuttosto alta.
Durante il primo screening, uno specialista ecografico esperto può persino determinare il sesso del bambino. Se il futuro ragazzo o ragazza non si discosta dal sensore ultrasonico, allora possono essere visti abbastanza chiaramente.
Determina il sesso del futuro bambino fino a 12 settimane è quasi impossibile. Il rischio di errori in questo caso è molto alto.
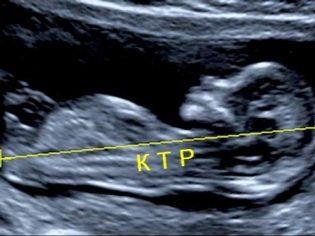
A proposito della dimensione parietale del coccige
La dimensione parietale copicale (CTR) è molto importante nella valutazione dello sviluppo intrauterino fetale. Questo criterio è necessariamente confrontato con il peso del bambino e la durata della gravidanza. Esiste uno schema definito: il "più vecchio" è il frutto, maggiore è la dimensione parietale del coccige.
Durante il primo screening, i valori CTE normali sono i seguenti:
- alla settimana 10 - 24-38 mm;
- alla settimana 11 - 34-50 mm;
- alla settimana 12 - 42-59 mm;
- alla settimana 13 - 51-75 mm.
Le future mamme iniziano a preoccuparsi molto se questo indicatore si discosta dalla norma. Il panico non dovrebbe essere. Piccole deviazioni di questo indicatore potrebbero non essere dovute alla presenza di alcuna patologia. Un piccolo KTR potrebbe essere un bambino in miniatura. Soprattutto spesso questa caratteristica si verifica nei bambini, i cui genitori sono anche di bassa statura.
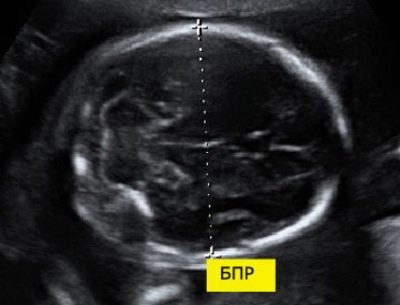
Pro dimensione biparietale
Per calcolare questo indicatore, viene misurata la distanza lineare tra le due pietre parietali. Anche i medici chiamano semplicemente questo parametro - "Dimensioni della testa". La valutazione delle anomalie di questa ecografia consente di identificare le patologie pericolose del feto, alcune delle quali possono addirittura portare all'aborto spontaneo.
A 11 settimane di sviluppo fetale, questa cifra è di 13-21 mm. Entro la settimana 12, passa a 18-24 mm. Una settimana dopo, questa cifra è già di 20-28 mm. Qualsiasi deviazione dalla norma può essere una manifestazione di patologie emergenti.
Una testa troppo grande del feto con una pelvi stretta della madre può essere un'indicazione per il taglio cesareo. Tuttavia, la necessità di un trattamento chirurgico è stabilita solo nel 3 ° trimestre di gravidanza.
In una situazione del genere, i medici raccomandano di passare definitivamente attraverso altri due sistemi diagnostici.
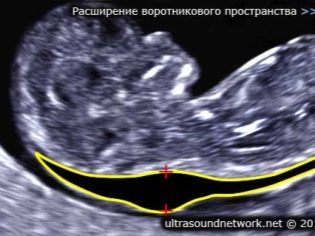
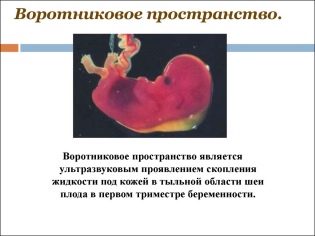
Circa lo spessore dello spazio del colletto
Inoltre, questo indicatore è ciò che i medici chiamano la dimensione della piega del collo. In apparenza - è un'educazione arrotondata. Si trova tra il collo e la superficie superiore della piega cutanea del feto. È l'accumulo di liquidi. Questo studio viene eseguito precisamente nel primo trimestre di gravidanza, perché la piega del collo è ben visualizzata.
Spessore dello spazio del collo gradualmente diminuendo. Già dalla sedicesima settimana di gravidanza, questa formazione non è praticamente visualizzata. I valori normali a 12 settimane ostetriche di sviluppo intrauterino sono 0,8-2,2 mm. Una settimana dopo, questo valore è già 0,7-2,5 mm.
Un cambiamento in questo indicatore è di solito una manifestazione di trisomia. Queste pericolose patologie si manifestano in varie patologie genetiche.
È così che possono manifestarsi la sindrome di Edwards e Patau, la sindrome di Down e la sindrome di Shereshevsky-Turner. La trisomia è una patologia quando, invece di un insieme binario di cromosomi, un altro cromosoma "extra" appare nel set genetico.
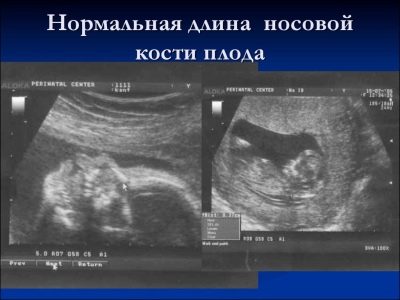
A proposito dell'osso nasale
Questa formazione ossea è un criterio molto importante per la diagnostica ecografica del primo screening. L'osso nasale è allungato, ha una forma allungata quadrangolare. Questa è una educazione di coppia. Durante lo studio, il medico deve misurare la lunghezza di questo elemento osseo. A 12-13 settimane di sviluppo intrauterino, l'osso nasale misura 3,1-4,2 mm.
Se manca questo elemento osseo nel bambino, allora può parlare sulla presenza di patologie genetiche o cromosomiche. La riduzione della lunghezza dell'osso nasale è anche una conseguenza delle malattie emergenti.
Alle settimane 10-11, uno specialista ecografico esperto può solo determinare la presenza o l'assenza di questo elemento osseo.
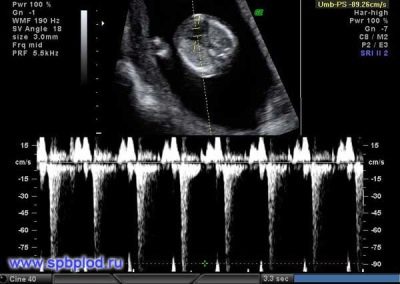
A proposito della frequenza cardiaca
Questo importante parametro è determinato dal primo screening e in tutte le altre settimane di gravidanza. Se la frequenza cardiaca devia dalla norma, allora questo indica un problema nel corpo del feto. Deviazioni significative di questo indicatore possono verificarsi anche con una patologia molto pericolosa - insufficienza placentare.
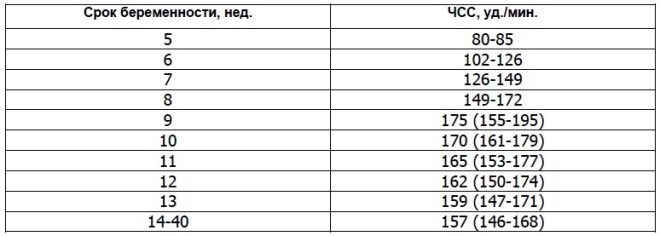
Gli scienziati hanno scoperto che il muscolo cardiaco fetale inizia a contrarsi nella terza settimana dopo il concepimento. È possibile determinare questo segno già dalla 6a settimana ostetrica. Per una corretta valutazione di questo indicatore, la frequenza cardiaca del feto e di sua madre è correlata.
A 10 settimane di gravidanza, il tasso di questo indicatore è di 160-179 battiti al minuto. Alla settimana 11 - 153-178. Entro la 12a settimana di gravidanza, questa cifra varia a 150-174 battiti al minuto.
Nelle prime 4-6 settimane di sviluppo fetale La frequenza cardiaca aumenta di 3 battiti al giorno. Con l'aiuto di apparecchiature ad ultrasuoni ad alta precisione, questa cifra è ben definita. Per lo studio, gli specialisti degli ultrasuoni usano una speciale modalità di esame cardiaco, che viene chiamata a quattro camere. Ti permette di considerare gli atri e i ventricoli.
Se durante l'ecografia di screening sono state rilevate varie irregolarità, potrebbe essere necessaria l'imaging Doppler. Aiuta a rilevare il flusso sanguigno anormale nelle valvole cardiache.
Tale rigurgito può indicare la formazione di una pericolosa malattia cardiaca. Al fine di correggere le irregolarità risultanti in questo caso, la chirurgia cardiaca chirurgica può essere richiesta immediatamente dopo la nascita del bambino.
La dimensione del cervello è un parametro molto importante studiato. In questa fase dello sviluppo intrauterino, i medici non sono ancora in grado di valutare tutte le strutture intracerebrali. La simmetria della loro struttura parla del normale sviluppo del cervello.
Esperti specialisti dell'ecografia determinano anche la posizione e le caratteristiche strutturali del corion.
La valutazione della struttura della cervice è un'indicazione molto importante. Durante un esame ecografico, i medici valutano anche le dimensioni e le caratteristiche strutturali degli organi genitali interni della futura madre.
La valutazione del flusso sanguigno uterino è un indicatore molto importante, che viene esaminato durante il primo screening. Qualsiasi patologia rilevata in questa fase è molto importante nella prognosi futura dello sviluppo della gravidanza. Il flusso sanguigno uterino ridotto può portare a una grave complicazione: lo sviluppo dell'ipossia fetale.
Aumento del tono uterino - una condizione molto sfavorevole. Se i medici trovano questo sintomo durante la gravidanza, allora, di norma, offrono alla madre in attesa di essere ricoverata in ospedale "per la conservazione". Lì, le verrà fornito il trattamento necessario che aiuterà a eliminare l'ipertonio e normalizzare il flusso di sangue della placenta.
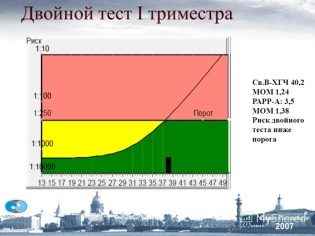
Informazioni su MoM
Il multiplo di mediana o MoM è un indicatore specifico che viene utilizzato dai medici per identificare anomalie genetiche nel feto. Viene calcolato utilizzando uno speciale programma per computer.
Per il calcolo richiede l'introduzione degli indicatori iniziali della futura mamma, così come i risultati dei risultati ottenuti dall'ecografia.
I medici credono che il tasso sia normale da 0,5 a 2,5. Per interpretare correttamente l'indicatore ottenuto, i medici prendono anche in considerazione un numero di malattie associate in una donna incinta, la sua razza, così come altri parametri necessari. Le anormalità sono manifestazioni di patologie genetiche o cromosomiche.
Screening genetico
Se dopo lo screening i medici stabiliscono eventuali segni di malattie genetiche nel bambino, la futura mamma viene sicuramente inviata per una consulenza di consulenza genetica.
Una visita a questo medico non sarà inoltre superflua per le donne i cui parenti stretti hanno malattie cromosomiche. Storia gravata di varie anomalie congenite - una ragione significativa per fare appello alla genetica familiare per la consultazione.
Ad esempio, la dicitura "Il rischio di sviluppare la malattia di Down in un bambino è 1: 380" suggerisce che su 380 bambini sani, solo un bambino avrà questa malattia congenita.
Ostetrici e ginecologi identificano diversi gruppi ad alto rischio.Le donne che rientrano in questa categoria dovrebbero sicuramente fare riferimento a una consultazione per la genetica. Gli specialisti ritengono che l'alto rischio di sviluppare patologia sia un rapporto di 1: 250-1: 380.
I medici secernono molte delle più comuni patologie cromosomiche, che si sviluppano spesso nel primo trimestre di gravidanza:
- La sindrome di Patau è una di queste malattie. È caratterizzato da trisomia 13 coppie di cromosomi.
- Altri 3 cromosomi in 21 coppie portano allo sviluppo della malattia di Down. In questo caso, 47 appare invece di 46 cromosomi nel set genetico del bambino.
- La perdita di uno dei cromosomi nel cariotipo di un bambino porta allo sviluppo di una malattia genetica molto pericolosa - la sindrome di Shereshevsky-Turner. Questa patologia si manifesta con un ritardo pronunciato del bambino malato nello sviluppo fisico e mentale dai coetanei sani.
- La presenza di un terzo cromosoma aggiuntivo sulla coppia 18 è un segno della sindrome di Edwards. Questa patologia è estremamente sfavorevole. Di solito è combinato con la formazione di molti diversi disturbi congeniti e malformazioni. In alcuni casi, questa malattia congenita può essere incompatibile con la vita.
I bambini che hanno formato sindromi di Edwards o Patau vivono molto raramente fino a un anno. I bambini con la malattia di Down vivono molto più a lungo. Tuttavia, la qualità della vita di questi bambini è significativamente influenzata.
Questi bambini "speciali" hanno bisogno di cure accurate e attenzione costante dei loro genitori.
Lo screening genetico è effettuato in tutti i paesi. Allo stesso tempo, solo l'elenco delle analisi biochimiche incluse nel sondaggio è diverso. Immediatamente si dovrebbe notare che le indicazioni per l'aborto nei diversi paesi differiscono. Questa situazione è in gran parte dovuta alla migliore socializzazione delle persone con sindromi genetiche all'estero.
Le malattie genetiche sono patologie abbastanza pericolose. La definizione di una tale diagnosi solo dai risultati dello screening non viene eseguita. Per chiarire le patologie cromosomiche, un genetista può prescrivere ulteriori ricerche a una donna incinta. Alcuni di loro sono invasivi.
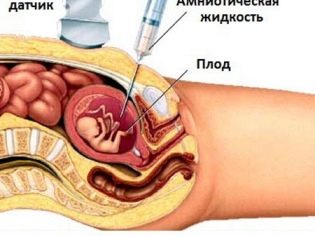
Spesso si effettua una raccolta genomica del feto biopsia corionica. In alcune situazioni, è necessaria la puntura della vescica amniotica. Questo studio è anche chiamato amniocentesi. Anche durante questa procedura diagnostica, gli esperti tolgono il liquido amniotico per l'analisi.
La biopsia placentare è uno studio invasivo necessario per escludere un numero di patologie combinate delle membrane fetali. Per eseguire questo esame, i medici usano speciali aghi per puntura che forano la pelle di una donna incinta. C'è il rischio di un'infezione secondaria durante questa procedura. Vale la pena eseguire questa ricerca solo sotto severe indicazioni mediche per escludere condizioni pericolose per la vita del feto.
Con l'aiuto della cordocentesi, i medici possono anche rivelare varie patologie in un bambino. Per questo è indagato sangue del cordone ombelicale. I tempi di tale procedura possono essere diversi. Spesso la necessità di un esame così invasivo viene presa collettivamente.
Molti medici ritengono che il rischio di sviluppare patologie genetiche sia direttamente correlato all'età.
Le donne che decidono di concepire un bambino dopo i 40 anni dovrebbero pensare molto seriamente a tale decisione. I medici spesso raccomandano loro di contattare consultare la genetica ancora nella fase di pianificazione della gravidanza.
Se durante lo screening il medico ha stabilito segni di pericolose malattie genetiche, allora deve avvertire la futura mamma al riguardo. Incompatibile con le patologie della vita sono le indicazioni assolute per l'aborto. La decisione finale di questa domanda rimane per la donna.
Decodifica risultati
Interpretare solo un'analisi o l'ecografia non può.Per stabilire la diagnosi è necessaria una valutazione completa obbligatoria di tutti i test ottenuti e della conclusione degli ultrasuoni. I risultati sono interpretati da un ostetrico-ginecologo che controlla una donna incinta. Nei casi clinici difficili, potrebbe persino essere necessario un consulto medico.
La sindrome di Edwards è anche accompagnata da una diminuzione della concentrazione di PAPP-A nel sangue. Anche per questa patologia è caratterizzata da anormale gonadotropina corionica umana. Questa malattia si verifica nei bambini con una frequenza di 1: 8000. Nel primo screening, è abbastanza difficile identificare anomalie congenite degli organi interni. Sono rilevati dal feto già durante lo screening 2 e 3.
Gli indicatori principali di un'ecografia aiutano i medici a identificare varie condizioni patologiche nel feto nelle prime fasi della loro formazione. Pertanto, un aumento delle dimensioni biparietali può essere un segno di un'ernia in via di sviluppo del tessuto cerebrale o di una neoplasia in crescita. Di regola, tali patologie sono considerate incompatibili con la vita e sono indicazioni per l'aborto.
L'idrocefalo del cervello nel feto si manifesta anche con un aumento delle dimensioni biparietali. Per valutare questa condizione patologica, le dinamiche sono necessariamente valutate. Per fare questo, i medici prescrivono diversi ultrasuoni ripetuti che sono richiesti nei prossimi trimestri di gravidanza. Le dinamiche negative dello sviluppo di questo stato possono portare a aborto e cure mediche di emergenza.
Specialisti esperti durante il primo screening possono anche rivelare vari difetti nella struttura del tubo neurale. I medici chiamano questa condizione patologica una meningoencefalocele. La sindrome di Corne de Lange è una patologia genetica molto rara e incompatibile con la vita.
L'ernia del cordone è un'altra pericolosa malformazione congenita, che è accompagnata da molteplici disturbi degli organi interni. In questo stato, cadono nella regione della parete addominale anteriore del feto. Questa patologia è estremamente sfavorevole.
Le deviazioni dai valori normali nelle analisi biochimiche sono segni molto importanti dello sviluppo di malattie genetiche. Una diminuzione di PAPP-A è abbastanza spesso manifestata nella sindrome di Down. Questa patologia, identificata in questo periodo di sviluppo intrauterino del feto, può essere un chiaro segno di aborto spontaneo o aborto spontaneo.
La sindrome di Smith-Opitz è una delle malattie genetiche più pericolose che possono essere sospettate durante il primo screening. È dovuto a forti mutazioni nell'apparato genetico. Questa patologia è caratterizzata da disturbi combinati della sintesi del colesterolo, patologie del sistema nervoso e disturbi ortopedici. Questa malattia si verifica non così spesso - con una probabilità di 1: 25 000.
.
L'aumento della gonadotropina è anche una conseguenza delle patologie emergenti nel corpo del feto. HCG elevato può verificarsi anche in alcune malattie che si verificano nella futura mamma durante la gravidanza. Di solito, forme gravi di diabete mellito, oltre che forti tossicosi.
HCG ridotto è spesso un segno di un corso patologico di gravidanza. Questa condizione può anche svilupparsi con insufficienza placentare. Questa patologia può portare a grave ipossia. Per valutare il rischio di formazione di varie malattie, i medici utilizzano un programma speciale chiamato Prisca.
Dopo aver condotto una diagnosi del genere, il medico che conduce questo studio rilascia una conclusione nelle mani della futura mamma. Identifica tutte le patologie identificate e il rischio di sviluppare malattie genetiche.
Cosa può influenzare i risultati?
Se la gravidanza si è verificata a seguito della fecondazione in vitro, gli indicatori dei test biochimici possono essere diversi. In questo caso, l'interpretazione dei risultati deve essere molto accurata:
- La diagnosi viene effettuata per ciascuno dei bambini. In questo caso, la gonadotropina corionica può superare i valori normali del 20% e il PAPP-A, di regola, diminuisce.
- Un peso eccessivo nella futura mamma è un altro fattore che può portare a una distorsione dei risultati. In questa condizione, tutti gli ormoni studiati aumentano. Se la futura mamma ha segni di carenza di massa corporea, in questo caso, al contrario, le concentrazioni di sostanze biologicamente attive sono significativamente ridotte.
- Gravidanza multipla - motivo per un'interpretazione più approfondita dei risultati. In questo caso, hCG aumenta in modo significativo. Il livello di PAPP-A può essere mantenuto entro il range normale. Non deve essere effettuata una valutazione isolata dei marcatori biochimici senza ultrasuoni durante la gravidanza con gemelli o terzine.
- Il diabete mellito incontrollato porta all'interruzione dei processi metabolici. In definitiva, questo può portare a deviazioni dai valori normali nelle analisi biochimiche.
Quanto costa la ricerca?
Passare il primo screening può essere in una clinica normale. Tuttavia, non tutte le istituzioni mediche hanno una buona base materiale e tecnica e attrezzature. Spesso accade che molti studi biochimici da eseguire nella solita consultazione femminile semplicemente non funzionino. Tale problema è particolarmente acuto negli insediamenti in cui vivono pochi abitanti.
E 'anche l'esame ecografico componente obbligatorio del primo screening. In alcuni casi, è meglio condurre una tale indagine sull'equipaggiamento del livello di esperti. Sfortunatamente, non tutte le istituzioni mediche sono dotate di tali dispositivi. La conduzione di ultrasuoni sull'equipaggiamento della classe di esperti è necessaria per le donne in gravidanza con gravi patologie di gravidanza.
Le future mamme che soffrono di gravi malattie degli organi interni possono essere inviate al centro perinatale. Di solito ci sono donne incinte con vari difetti cardiaci.
In questa situazione, il rischio di sviluppare vari difetti intrauterini nei loro futuri bambini aumenta molte volte.
Il primo screening può essere fatto presso una clinica privata autorizzata. Il passaggio del complesso di ricerca in questo caso, di regola, è molto comodo. Tutti i materiali di consumo sono già inclusi nel costo dello screening.
Il costo di un tale complesso di diagnostica può essere diverso. Inoltre varia in modo significativo in diverse città. Per le analisi biochimiche della futura mamma dovrà pagare da 1200 a 3000 rubli. Quando si espande il complesso, il costo può aumentare di 1,5-2 volte.
Il prezzo di un'ecografia di screening è in genere di 2000-5000 rubli. Il costo della procedura dipende in gran parte dalle qualifiche dello specialista che conduce lo studio.
La seguente recensione video ti dirà cosa si può vedere al primo screening.