Le norme dello spermogramma, l'interpretazione degli indicatori e le cause delle deviazioni
La salute degli uomini nel concepire un bambino gioca un ruolo importante, non inferiore alla salute delle donne. Sfortunatamente, questo fatto è spesso sottovalutato dai rappresentanti del sesso più forte, quindi le statistiche sembrano spaventose: circa il 40-45% di tutte le coppie infertili non può concepire un bambino a causa dell'infertilità maschile. Ecco perché è meglio iniziare una pianificazione della gravidanza con uno sperma.
In questo articolo, spiegheremo che cos'è questa analisi e come decifrarla.
L'essenza dello studio
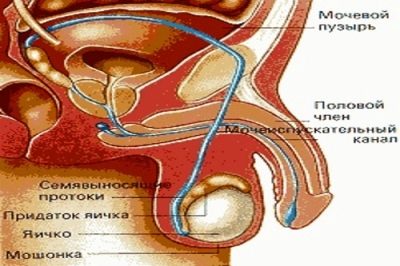
Lo spermogramma è un'analisi quantitativa e qualitativa dell'eiaculato, che viene effettuata principalmente al microscopio. In condizioni di laboratorio, lo studio determina le principali caratteristiche del liquido seminale maschile. Possono indicare problemi di salute riproduttiva, processi infiammatori del futuro sistema genito-urinario del papa.
Secondo i risultati dello spermogramma è possibile fare una conclusione abbastanza precisa sulla capacità di questo uomo di fertilizzare.
Cattivo spermogramma - non ancora una frasePerché la moderna medicina riproduttiva non sta ferma e può offrire molti metodi ausiliari alle coppie che non riescono a concepire un bambino a causa della qualità inappropriata dello sperma, forme patologiche delle cellule germinali maschili.
Tipi di analisi
Nel condurre gli spermogrammi, il medico prende in considerazione l'essenza del trattamento del paziente. A volte è sufficiente fare uno spermogramma di base, che includerà una valutazione della quantità e della qualità delle cellule germinali.
Tuttavia, ci sono situazioni in cui la ricerca di base mostra buoni risultati e il concepimento non si verifica in una donna senza problemi. In questo caso, il medico prescrive uno spermogramma esteso, all'interno del quale viene valutata la morfologia degli spermatozoi - il loro aspetto, la conformità con gli standard di riferimento.
A volte c'è bisogno di uno spermogramma con frammentazione del DNA, ricerca con biochimica, test MAP. L'indicazione per quest'ultimo è l'infertilità immunologica - una condizione in cui gli anticorpi allo sperma sono prodotti nel corpo. Sono loro che distruggono le cellule sessuali vive e mobili, non permettendo loro di fecondare un uovo. Lo spermogramma esteso è sempre più informativo.
L'analisi viene solitamente preparata da 1 a 3 giorni a seconda del carico di lavoro del laboratorio della clinica selezionata. La conclusione è data al paziente sulle sue mani, è una forma completata con l'indicazione di tutti gli indicatori definiti e dei valori individuali.
La decifrazione dovrebbe riguardare un medicoma per gli speciali uomini curiosi e le loro mogli, siamo pronti a dirti come decifrare te stesso lo spermogramma.
E ora guardiamo come appare lo sperma al microscopio con i commenti di un urologo.
Trascrizione completa dei risultati
Il modulo di conclusione contiene solitamente i seguenti parametri.
volume
Questo si riferisce alla quantità di sperma che viene fornita per l'analisi. Secondo gli standard dell'OMS, che sono attualmente l'unico standard al mondo per gli spermogrammi, una quantità inferiore a 1,5-2 ml è considerata patologica e rende la ricerca molto difficile.
Il fatto è che la quantità di eiaculato è influenzata dalla quantità di ghiandola prostatica e liquido seminale della vescicola. Se non ce n'è abbastanza, allora questo è un motivo per ulteriori ricerche sullo stato di questi organi. Il piccolo sperma riduce le possibilità di concepimentoA volte è impossibile condurre uno studio proprio a causa di materiale troppo piccolo.
Una quantità insufficiente di sperma può essere associata a una frequente vita sessuale, quindi si raccomanda di astenersi dal contatto sessuale per diversi giorni prima dello sperma.
colore
Di solito lo sperma ha una tonalità bianca, lattiginosa, grigiastra, perlata, opale. In conclusione, più spesso scrivono che il colore del materiale è "grigio-biancastro". Cosa può dire il colore dell'eiaculato, i medici stessi, per la maggior parte, non lo sanno, perché questo indicatore, sebbene sia elencato come parte degli indicatori principali, non ha valore diagnostico.
L'analisi dello sperma al microscopio consente di giudicare con precisione la composizione cellulare, in modo che il colore cambi in rosato, se ci sono impurità nel sangue o verdastro, se ci sono impurità di pus, non è necessario marcare separatamente. Solo il colore è sempre incluso nella valutazione dell'eiaculato, e questo grafico esiste in una forma moderna piuttosto che un omaggio alle tradizioni.
L'odore
Quasi la stessa storia è accaduta con l'odore. Questo articolo è in conclusione, ma il suo valore diagnostico non è completamente chiaro. Alcuni medici sostengono che gli effetti indiretti sulla salute della ghiandola prostatica possono essere causati dall'odore dell'eiaculato. Tuttavia, non ci sono prove conclusive.
L'odore, come il colore, è indicato nei risultati dello spermogramma perché è sempre stato così. Di solito l'odore è descritto come specifico pronunciato o specifico lieve.
coerenza
Questa parte della relazione descrive la proprietà fisica dello sperma come viscosità. Dopo l'eiaculazione, il liquido seminale è abbastanza spesso, si diluisce gradualmente.
Una maggiore viscosità può creare problemi per il movimento delle cellule germinali.
Per determinare la viscosità, l'assistente di laboratorio abbassa una bacchetta di vetro nel campione di sperma, la solleva sopra il contenitore del laboratorio e osserva la lunghezza del "filo" risultante. Più viscoso è lo spermatozoo, più questo "filo" è lungo.
Normalmente, questo parametro dovrebbe essere inferiore a 2 centimetri, cioè, la lunghezza del "filo" residuo non deve superare questo valore. Se il "filo" ha una lunghezza di 2 centimetri o più, lo sperma è considerato denso e viscoso. In conclusione, se un uomo è normale con questo parametro, viene indicato - "debolmente viscoso" o "moderatamente viscoso".
Tempo di liquefazione
Questa colonna indica il tempo durante il quale lo sperma viene diluito. Di solito questo intervallo di tempo varia tra 15 minuti e 1 ora. Se dopo 60 minuti lo sperma non si liquefa, di solito rimane così. L'assistente di laboratorio deve aggiungere degli enzimi speciali per condurre tutti gli altri test e test.
L'interpretazione di questo parametro è abbastanza semplice. Se la colonna indica 20 o 30 - questo è il tempo in minuti, che è passato a liquefare il materiale. Da 15 a 60 minuti è la norma.
acidità
Come ogni altro mezzo liquido del corpo umano, lo sperma ha la sua acidità. Solitamente negli uomini adulti sani, il livello di acidità dell'eiaculato è compreso tra 7,5 e 8,2.
Il normale è pH superiore a 7,2. Se lo sperma ha meno acidità, la capacità di concepire in quest'uomo è ridotta, perché diventa più difficile per lo sperma dissolvere la membrana delle cellule uovo per penetrarla.
Concentrazione di spermatozoi
La concentrazione di spermatozoi è determinata in 1 ml di liquido. Per calcolarli, hai bisogno di attrezzature speciali: analizzatore di spermatozoi o camera di conteggio. Meno comunemente, i tecnici di laboratorio usano il metodo dello smear quando 1 goccia di sperma viene applicata su un vetro da laboratorio con una dimensione di 22x22. Quindi il microscopio è sintonizzato sull'aumento di X400 e considera quanti spermatozoi saranno in vista. La stessa quantità, solo in milioni, sarà inerente a 1 ml di liquido.
esempio: 25 spermatozoi erano in vista, il che significa che ce ne sono 25 milioni in 1 millilitro. Concentrazione normale, favorevole alla fertilizzazione - da 20 milioni per millilitro.
Numero totale di spermatozoi
Questa colonna indica quante cellule germinali sono presenti nel volume totale di liquido seminale fornito per lo studio. Oltre alla concentrazione, questa parte dello sperma è considerata una delle più informative in termini di identificazione delle cause dell'infertilità maschile. Il conteggio totale della camera o dell'analizzatore dello sperma.
Sapendo che viene considerata una concentrazione normale di 20 milioni per millilitro, viene visualizzato il valore di riferimento. Se un uomo ha superato 3 millilitri di spermatozoo (vedi la voce "Volume"), allora 60 o più milioni di "zinger" saranno la norma, se il volume è 2 millilitri, allora il tasso parte da 40 milioni di cellule.
Questa parte del rapporto indica anche la figura. Più alto è il numero di cellule germinali nel liquido seminale, maggiori sono le probabilità di concepimento.
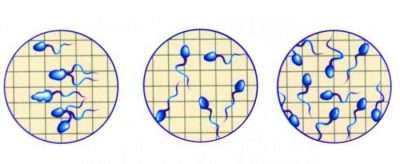
mobilità
Nell'eiaculato vengono contate le cellule spermatiche di quattro tipi di attività. I più mobili, che aspirano solo direttamente, ricevono la categoria A dal tecnico di laboratorio e sono considerati i principali candidati per la fecondazione.
Non meno progressivo, spostandosi in avanti, ma le loro controparti leggermente più lente ricevono la categoria B.
Lo sperma maschile è considerato adatto per la concimazione naturale, se contiene almeno il 25% di "zhivchikov" di tipo A o il numero di cellule di tipo A e B nella somma è uguale alla metà di tutti gli spermatozoi. Con questo risultato, non si osservano problemi di fertilità negli uomini.
Le cellule dello sperma che si muovono lentamente, girano in un punto, si muovono a caso in direzioni diverse, prendono la categoria C e fissano le celle - categoria D.
In conclusione, i nomi delle categorie non sono sempre indicati. A volte il medico fa riferimento alla percentuale di spermatozoi mobili attivi (questo è di tipo A e B), sedentario (cellule di tipo C) e fisso (cellule di tipo D). In questo caso, le regole sono simili.
Attivamente mobile dovrebbe essere almeno il 50%. Se è così, puoi ignorare il resto.
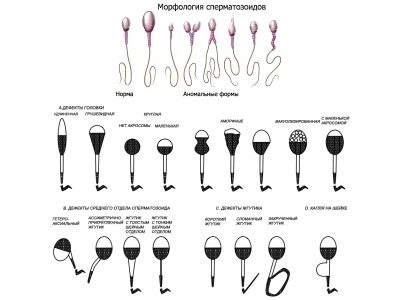
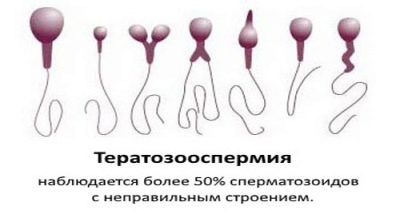
Morfologia di Kruger
Lo spermogramma esteso implica una valutazione obbligatoria delle caratteristiche morfologiche delle cellule germinali maschili. Resta inteso che in uno sperma sano deve essere un numero sufficiente di cellule della forma corretta con una struttura normale. Per questo sperma viene confrontato con lo standard.
I criteri di valutazione di Kruger sono i più difficili, qualsiasi deviazione dalla norma, anche se è singola, secondo questi criteri, è considerata una patologia e gli spermatozoi sono rifiutati:
- La testa dello sperma dovrebbe essere piatta, ovale. Qualsiasi altra forma è considerata anormale.
- Il collo dello sperma deve essere posizionato correttamente e la coda non deve piegarsi e torcersi.
- Ogni parte dello sperma deve essere misurata, le proporzioni del corpo cellulare vengono confrontate.
Che aspetto abbia una cellula sana, è descritto in dettaglio nel metodo Kruger, è con questi parametri che viene assegnato il campione in prova.
violazioni:
- una o più teste;
- una o più code;
- senza testa o coda;
- code arricciate;
- una parte centrale irregolare e un collo sottile e sottile, che non può trattenere la coda;
- patologia della struttura della testa;
- angolo di attacco flagella errato.
La morfologia è facile da decifrare.Il laboratorio calcola il riferimento, ideale per fertilizzazione, sperma e cattivo, inadeguato ai criteri di selezione. Viene chiamato il valore risultante di celle "buone" Indice Kruger
Se la conclusione indica che l'indice di fertilità di Kruger è del 14-15% o superiore, ciò significa che il contenuto dello sperma di riferimento nel liquido seminale è al livello del 14-15%, che è la soglia inferiore della norma.
Vitalità cellulare
Il numero di spermatozoi nell'eiaculato può essere normale, ma il concepimento non avviene comunque. La ragione potrebbe risiedere nella vitalità delle cellule. Se la cellula genitale si muove, è sempre viva, ma se è immobile, allora può essere sia viva che morta. Più cellule vive nell'eiaculato, maggiori sono le possibilità che un uomo diventi padre. È considerato normale se lo sperma contiene più della metà dei gameti vivi.
Per scoprire quali spermatozoi sono vivi e quali no, il tecnico di laboratorio può colorare una goccia di sperma con una tintura di eosina da laboratorio. Una cellula vivente rimarrà di colore normale, poiché la sua membrana è intatta e la protegge in modo affidabile dal colorante che penetra nella cellula. Lo sperma morto sarà rosa, perché la loro morte è sempre accompagnata da deformazione e perforazione della membrana.
Inoltre, il numero di spermatozoi morti viene calcolato dopo aver posizionato il campione di liquido seminale in una soluzione ipotonica. Lo sperma vivente sano si gonfia da lui, le loro code sono piegate in un arco, i morti non reagiscono alla soluzione nutritiva. La conclusione indica il numero in percentuale. Questo numero indica il contenuto delle cellule viventi nell'eiaculato.
Cellule spermatogenesi
Queste cellule appartengono alla categoria delle cellule rotonde (cellule rotonde), dal momento che non sono cellule spermatiche e sono prive di code. Questi sono solo futuri spermatozoi, che devono attraversare diverse fasi di sviluppo, prima che si trasformino in cellule germinali a tutti gli effetti. Sono anche rilevati nello sperma mediante esame microscopico.
Normalmente, in un maschio adulto sano, l'eiaculato contiene circa il 2-4% di tali giovani cellule germinali ancora mature.
I tassi di eccesso possono parlare di una varietà di patologie, principalmente legate al processo di sviluppo e maturazione degli spermatozoi.
Globuli bianchi
Un piccolo numero di leucociti nel campo visivo di un tecnico è normale. Non c'è niente di sbagliato in questo 1 ml di sperma contiene fino a un milione di globuli bianchi. Questa è la norma.
Tuttavia, se il numero di cellule supera questa norma, questo indica un processo infiammatorio nel sistema riproduttivo dell'uomo. Pertanto, l'entrata nella conclusione di "leucociti - 1-2 in p / zr" non dovrebbe causare preoccupazione - non ci sono processi infiammatori e infettivi con questo risultato.
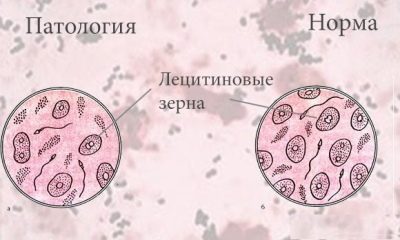
Chicchi di lecitina
Devono essere presenti nello sperma sano. I granuli di lecitina oi corpi lipoidi (sono formazioni non cellulari) fanno parte della secrezione della ghiandola prostatica, quindi la loro diminuzione indica problemi con la prostata.
Normalmente, i grani di lecitina sono contenuti in una quantità di circa 10 milioni in 1 millilitro. In conclusione, il loro numero non è indicato in termini numerici o percentuali, di solito la descrizione sembra abbastanza generalizzata - "norma" o "moderatamente".
Melma e macrofagi
La comparsa di muco, coaguli nello sperma è sempre un sintomo molto inquietante, che può indicare un forte processo infiammatorio o infettivo negli organi del sistema riproduttivo.
Grandi cellule: i macrofagi nella norma possono essere in quantità singole nel campo visivo. Un aumento del loro numero è anche un segno di infezione.
Corpi amiloidi
I corpi amiloidi, che assomigliano all'amido nella loro struttura, appaiono nello sperma quando si verificano processi patologici nella ghiandola prostatica.
La comparsa di formazioni amiloidi nell'eiaculato suggerisce che un uomo sviluppa prostatite, adenoma prostatico e altri disturbi.
La rilevazione simultanea di macrofagi e corpi amiloidi può indicare lo sviluppo dell'adenoma prostatico.
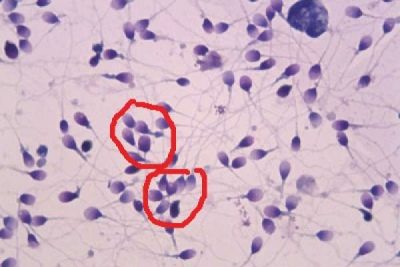
Agglutinazione dello sperma
Il termine "agglutinazione" si riferisce al processo di legame. In questo caso si tratta di incollare insieme gli spermatozoi. Tali cellule non possono partecipare alla fecondazione.
Le cause di questa patologia possono essere variate, il più delle volte questo fenomeno si osserva nella sterilità immunologica. Nel normale processo di agglutinazione durante lo sperma non dovrebbe essere rilevatociò che la conclusione dice è "non rilevato" o "non rilevato".
Anticorpi antispermati (test MAP)
Gli anticorpi agli spermatozoi possono essere prodotti nel corpo femminile e nel corpo maschile. Se il loro numero è elevato, iniziano a distruggere le cellule sessuali maschili completamente sane e pronte per la fecondazione. Le teste o le code dello sperma sono influenzate. Le cellule danneggiate si uniscono, si verifica un'aggregazione e la motilità dei gameti è compromessa.
Il test MAP si basa sull'aggiunta di anticorpi di coniglio agli anticorpi umani nello sperma. Se il farmaco iniettato inizia ad aderire e avvolge gli spermatozoi, stiamo parlando della presenza di anticorpi e dell'infertilità immunologica.
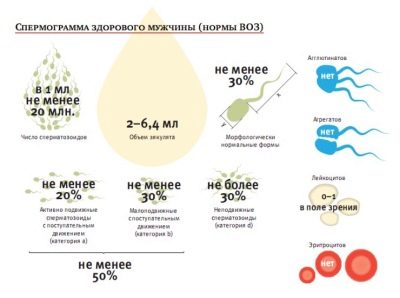
Standard in tabella (normospermia):
L'indicatore principale dello sperma | Modificate le regole dell'OMS del 2010 | Standard dell'OMS fino al 2010 (per riferimento) |
volume | Non meno di 1,5 ml | Non meno di 2 ml |
acidità | Non meno di 7.2 | Non meno di 7.2 |
Concentrazione di spermatozoi | Oltre 39 milioni in totale, almeno 15 milioni in 1 ml di materiale | Non meno di 20 milioni in 1 ml., Non meno di 40 milioni in totale |
mobilità | Non meno del 40% delle cellule A e B, oltre il 32% delle cellule di tipo A | 50% di cellule di tipo A e B o 25% di cellule di tipo A un'ora dopo l'eiaculazione |
vitalità | Almeno il 58% delle cellule viventi nel campione | Almeno il 50% dello sperma vivo |
Globuli bianchi | Non più di 1 milione per 1 millilitro | Non più di 1 milione per 1 millilitro |
Anticorpi antispermatozoi | Non oltre il 50% dei risultati del test | Associato con anticorpi nel test MAP non è superiore al 50% |
Morfologia dello sperma | Almeno il 4% delle cellule sane | 15% di cellule morfologicamente sane, almeno il 4% |
patologie
Che tipo di condizioni patologiche lo spermogramma può dire, diventa chiaro dal nome stesso di queste patologie:
- Oligospermia: la concentrazione spermatica nel liquido seminale è inferiore alla norma.
- Asthenospermia - alterata motilità delle cellule germinali. Gli spermatozoi, che potrebbero rapidamente farsi strada in linea retta verso un uovo in attesa di fecondazione, hanno poco o niente.
- Teratozoospermia: la morfologia degli spermatozoi è compromessa. C'è un gran numero di cellule germinali brutte e mutate che non sono in grado di fecondare e, se ci riescono, i rischi di anomalie genetiche nel feto sono alti. Tale patologia viene detta quando l'indice di fertilità di Kruger è inferiore al 4%.
- Azoospermia - l'assenza di sperma nel liquido seminale. In questa condizione, la fertilità dell'uomo è assente, è una forma grave di infertilità.
- Aspermia - l'assenza di sperma a tutti. In questo caso, l'uomo può essere ridotto o non avere affatto sensazioni corporee.
- Leucocitospermia: presenza di un gran numero di leucociti nel liquido seminale. Considerato come un segno di infezione o infiammazione, non è direttamente correlato alla fertilità.
- Necrospermia: assenza completa nello sperma di spermatozoi vivi o presenza di poche cellule vive.
- Akinospermia - l'assenza di sperma mobile nel seme. Possono essere vivi, ma con la funzione motoria hanno notevoli difficoltà. Differisce da astenospermia nella sua gravità e gravità.
- Criptospermia - una quantità trascurabile di spermatozoi nell'eiaculato. Il calcolo microscopico e hardware del loro numero non è soggetto.Il materiale è sottoposto a centrifugazione e se quindi una piccola quantità di sperma viene rilevata nel sedimento o non viene rilevata, allora si tratta di criptospermia.
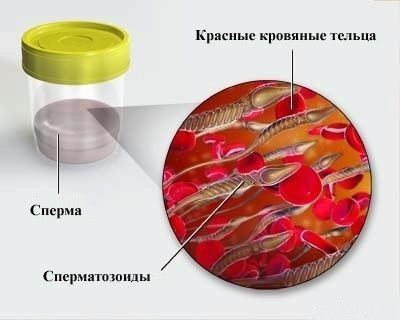
- Emospermia: presenza di sangue nello sperma. I globuli rossi non dovrebbero normalmente essere presenti nel liquido seminale. Le impurità del sangue sono un sintomo molto allarmante di gravi malattie del sistema riproduttivo.
- Bacteriospermia: rilevamento di un gran numero di batteri nello sperma. Questi possono essere cocchi, per esempio, stafilococco, Staphylococcus aureus, streptococco, entercoccus faecalis e altri agenti patogeni opportunisti. Una tale immagine può indicare la presenza di un'infezione batterica.
Cause di deviazioni
Le ragioni per cui i risultati dello sperma possono deludere un uomo e la sua anima gemella, molti. Molto spesso, i fattori che influenzano gli indici del seme sono radicati in una malattia infiammatoria o infettiva. Questi includono malattie infiammatorie non trattate del sistema urogenitale, malattie trasmesse sessualmente, infezioni trasmesse sessualmente, ureaplasma, micoplasma, clamidia, ecc. Che non sono curate nel tempo.
A volte queste malattie, chiamate "alate" dal popolo, si verificano senza alcun sintomo, quindi un uomo potrebbe anche non essere consapevole della presenza di, ad esempio, la clamidia.
Un numero approssimativamente uguale di risultati spermogrammi poveri si verificano anche negli uomini che hanno malattie infiammatorie delle vescicole seminali e della ghiandola prostatica, in cui sono colpite le cellule epiteliali che producono cellule spermatiche.
Spesso la causa della violazione della qualità dello sperma è varicocele. Le piaghe da herpes sono molto pericolose in termini di probabilità di infertilità.che provoca mutazioni e cambiamenti nella struttura morfologica delle cellule germinali, così come la parotite (parotite), trasferita dal ragazzo durante l'infanzia.
Anche un semplice virus influenzale o ARVI influenza la condizione dello sperma, ma la loro influenza è temporanea e la composizione dello sperma ritorna normale entro 2-3 mesi. Tuttavia, questo non dovrebbe essere dimenticato, con l'intenzione di passare lo spermogramma.
Tra le cause "dolorose", l'ultimo posto è occupato dalle conseguenze degli infortuni e delle operazioni chirurgiche. Se un uomo ha subito un danno al cervello o al midollo spinale, se sono state eseguite operazioni su questi organi, se sono stati effettuati interventi chirurgici sul fegato e sui reni, allora la probabilità che la qualità e la quantità di sperma peggiorino è grande. Lotte, colpi "sotto la cintura" - tutto questo non passa senza traccia per la salute degli uomini.
Più raramente, le cause delle violazioni identificate durante l'esame si trovano nelle patologie congenite - assenza di testicoli dalla nascita, assenza di dotti deferenti, difetti e anomalie della struttura degli organi riproduttivi. Tali motivi sono solitamente inevitabili.
Persino i moderni metodi di medicina ausiliaria riproduttiva non possono offrire nulla a un uomo la cui infertilità è naturale, un fatto naturale dalla nascita.
La qualità dello sperma è molto peggiore negli uomini che vivono in grandi città inquinate con uno stato di ecologia deplorevole.
La fertilità maschile è fortemente influenzata dal suo stile di vita. Se il rappresentante del sesso forte lavora molto, specialmente di notte, e riposa un po ', se abusa di alcool, droghe, fuma molto, tutto ciò porta a una violazione della morfologia dello sperma e ad altre deviazioni dello spermogramma, indicando che la funzione riproduttiva maschile è ridotta.
A rischio di infertilità maschile sono gli amanti delle frequenti gite al bagno e alla sauna, gli amanti scaldano al sole e visitano il solarium, così come gli uomini che ogni giorno usano a lungo i sedili riscaldati in macchina. Gli effetti termici sullo scroto e le ghiandole sessuali che si trovano in esso hanno un effetto negativo su tutti i processi di spermatogenesi.
La causa dei problemi con la qualità dello sperma può risiedere in fattori di stress a lungo termine che un uomo sta vivendo, così come problemi ormonali nel suo corpo, per esempio, i problemi di fertilizzazione iniziano quando l'equilibrio degli ormoni tiroidei, così come gli ormoni sessuali, è disturbato, per esempio, il testosterone .
Lo squilibrio ormonale può iniziare con il trattamento di farmaci ormonali, così come l'uso di steroidi per ottenere prestazioni atletiche.
Anomalie dello sperma e disfunzione degli spermatozoi possono anche essere causate dalla genetica, se il ragazzo ha ricevuto dai suoi genitori un gene "difettoso" responsabile della riproduzione.
Trattamento e prognosi per il concepimento
Se vengono rilevate forme patologiche di sperma, l'uomo avrà bisogno di ulteriore diagnostica. Dovrà consultare un andrologo e visitare anche altri specialisti - un endocrinologo, un chirurgo, un neurologo e, possibilmente, uno psicoterapeuta, se non vengono stabilite ragioni oggettive di medicina.
Gli vengono prescritti ulteriori test: sangue, urina, ecografia della ghiandola prostatica, esame manuale della prostata.
Il trattamento inizia dopo che la causa è stata trovata. Se le capacità riproduttive sono diminuite a causa di infiammazione, saranno prescritte infezioni, prostatite, trattamento antinfiammatorio con antibiotici.
Se la causa è un varicocele, può essere indicato un intervento chirurgico.
I problemi ormonali sono rilevati dall'analisi del sangue per la concentrazione di diversi ormoni, la terapia è prescritta dall'endocrinologo.
Tutti, senza eccezione, i rappresentanti del sesso più forte con lo sperma problematico Si consiglia di rivedere il programma di lavoro, smettere di lavorare di notte, iniziare a dormire a sufficienza. A volte è utile cambiare la situazione, spostandosi dalla città alla città, dove l'aria è più pulita e l'ambiente è migliore.
Alcol, droghe e fumo sono controindicati. Ma senza eccezioni, a prescindere dalla causa dell'infertilità, vengono prescritti preparati vitaminici, che comprendono vitamine A, E, C, D, vitamine del gruppo B, acido folico, zinco e selenio.
Ci sono complessi già pronti, creati appositamente per la concezione della pianificazione maschile. La terapia con la vitamina dovrebbe durare almeno 3 mesi, quindi dura molto tempo la spermatogenesi.
Nella dieta degli uomini necessariamente includono alimenti ricchi di proteine - carne e piatti a base di pesce, latticini, verdure fresche (come fonte di acido folico), noci.
A un uomo non è consigliato indossare biancheria intima aderente, e in estate - pantaloni e pantaloncini sintetici, in cui lo scroto si surriscalda. In inverno, l'ipotermia dei genitali dovrebbe essere evitata.
Un uomo che progetta di concepire un bambino si raccomanda di cambiare il suo solito riposo alla TV nei fine settimana per il tempo libero attivo: sci, jogging facile, nuoto. I bagni e le saune in visita sono ridotti al minimo o vengono temporaneamente abbandonati del tutto.
La vita sessuale dovrebbe essere condotta tenendo conto delle raccomandazioni personali dell'urologo-andrologo, che ti dirà la modalità migliore in base allo sperma: se lo sperma è troppo spesso - sesso più frequente, se è liquido, il sesso dovrebbe essere un po 'meno.
Le previsioni per il concepimento sono favorevoli anche con gravi violazioni dello spermogramma. La medicina oggi può offrire molti modi per risolvere il problema: questa è la FIV e l'ICSI. Nel 97% dei casi di infertilità acquisita può farcela. Prognosi avversa solo nel caso di anomalie congenite e genetiche.
Come preparare un uomo per concepire un bambino, vedi sotto.