Sintomi e trattamento della polmonite nei bambini
Pick up polmonite può assolutamente qualsiasi bambino. Ogni mamma con orrore pensa a quanto possano essere pericolose le complicazioni di questa malattia. Come dovrebbero comportarsi i genitori se il bambino ha raccolto la polmonite, come descritto in questo articolo.
Cos'è?
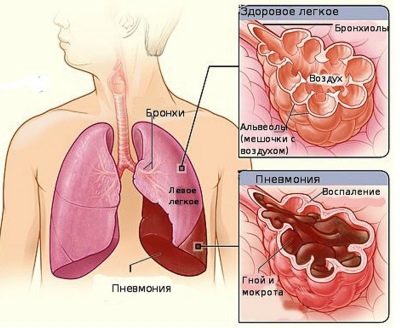
La polmonite è un'infiammazione del tessuto polmonare. Lo sviluppo di questa condizione in un bambino può portare a una serie di motivi.
Nell'infanzia, di regola, la malattia è molto difficile.
Ad alto rischio di possibili complicazioni della malattia sono indeboliti i bambini e i bambini che soffrono di malattie croniche concomitanti.
Il processo infiammatorio nei polmoni innesca una cascata di varie reazioni che hanno un effetto molto negativo su tutto il corpo. Il complesso di questi disturbi e porta alla comparsa di numerosi disturbi respiratori nel bambino.
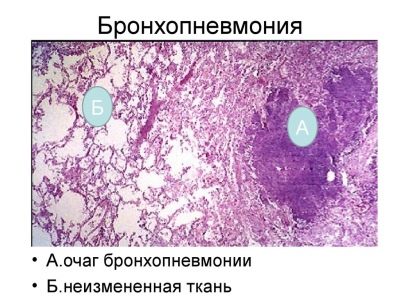
La gravità della malattia dipende in gran parte dallo stato di salute iniziale del bambino. Con l'infiammazione locale solo nel tessuto polmonare, i medici parlano della presenza di polmonite. Se i bronchi sono anche coinvolti nel processo infiammatorio, allora questa condizione è già chiamata broncopolmonite.
La prevalenza di questa malattia nella popolazione pediatrica è diversa. Secondo le statistiche, i bambini più piccoli si ammalano più spesso. Pertanto, l'incidenza di questa malattia nei bambini sotto i 5 anni è di 20-25 casi ogni 1000 bambini. In età avanzata, questa cifra diminuisce ed è di 6-8 casi di 1 mila bambini.
Tra i neonati, la prevalenza di polmonite è relativamente rara. Questa caratteristica nei bambini è in gran parte dovuta alla presenza di anticorpi specifici, che ricevono dalla mamma durante l'allattamento.
Le immunoglobuline materne proteggono l'organismo fragile del bambino da una varietà di agenti patogeni infettivi, che nella maggior parte dei casi causano la polmonite.
cause di
Attualmente, esiste un'enorme varietà di diversi fattori causali che contribuiscono alla comparsa di questi sintomi in un bambino.
Nello sviluppo della broncopolmonite, l'infezione del bambino con streptococco beta-emolitico svolge un ruolo enorme. Inoltre, questi microbi spesso causano forme interstiziali della malattia. La polmonite da streptococco è molto contagiosa per gli altri.
La presenza di streptococco nella gola di un bambino è una situazione estremamente sfavorevole. In questo caso, un bambino infetto può facilmente infettare uno sano. Una diminuzione dell'immunità in una tale situazione porta alla rapida infezione del corpo del bambino e allo sviluppo di sintomi avversi.
L'infezione da streptococco, di regola, si sta rapidamente diffondendo in gruppi affollati visitati da un gran numero di bambini.
È importante notare che la polmonite da streptococco in un bambino può verificarsi anche durante il periodo di sviluppo intrauterino.
In questo caso, la madre infetta trasmette l'infezione al suo bambino.L'infezione si verifica attraverso il sistema di flusso sanguigno placentare. Gli streptococchi hanno una dimensione molto piccola, che consente loro di entrare facilmente nel sistema comune delle arterie placentari e raggiungere i polmoni e i bronchi del feto.
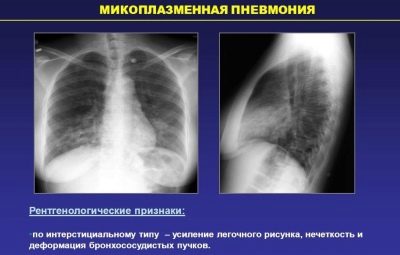
Ogni terza polmonite nei bambini, secondo le statistiche, si verifica a causa di infezione da micoplasma. L'infezione con questi microrganismi può verificarsi in molti modi diversi.
Molti scienziati ritengono che lo sviluppo di una variante micoplasmatica di polmonite richieda ulteriori condizioni aggravanti. Questi includono una diminuzione generale dell'immunità o la condizione inizialmente indebolita del bambino.
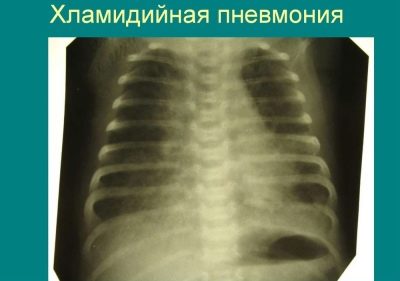
Un altro microrganismo simile che porta allo sviluppo della polmonite nei bambini è la clamidia. Causa un'infezione molto meno frequentemente. Nella maggior parte dei casi, vengono registrati casi di infezione da infezione da clamidia attraverso il sangue.
I medici pediatrici assegnano molti casi di infezione intrauterina. La polmonite da clamidia è di solito lenta e si manifesta con la comparsa di sintomi avversi molto sfocati della malattia.
Quasi un quarto di tutti i casi di polmonite causano pneumococchi. Questi microrganismi "preferiscono" vivere e moltiplicarsi nel tessuto polmonare, poiché lì per loro ci sono le condizioni ottimali per la vita.
Il decorso dell'infezione da pneumococco è solitamente accompagnato dallo sviluppo di sintomi avversi violenti della malattia. La malattia procede abbastanza brillantemente. Questa variante clinica della malattia può causare la comparsa di varie complicanze in un bambino malato.
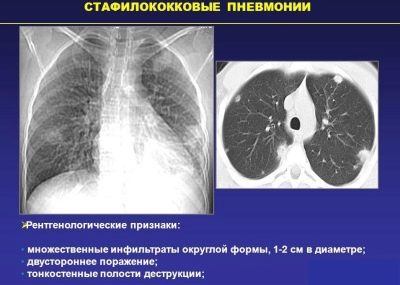
La flora degli stafilococchi può anche causare malattie nei bambini. L'agente patogeno più aggressivo è lo Staphylococcus aureus.
Secondo le statistiche, l'incidenza di picco si verifica in età prescolare. I bambini che frequentano istituti scolastici hanno un rischio più elevato di infezione da flora stafilococcica. Abbastanza spesso, massicci focolai di polmonite da stafilococco sono registrati nei bambini durante la stagione fredda.
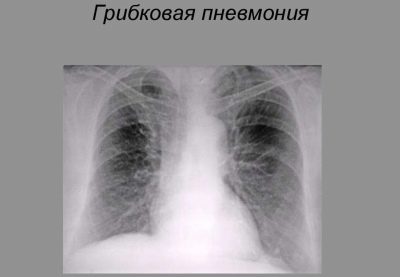
Raramente l'infezione della flora fungina porta allo sviluppo di polmonite. Questa forma della malattia si trova spesso nei bambini che soffrono di diabete.
Le patologie da immunodeficienza sono anche importanti nello sviluppo della polmonite in un bambino.
Il decorso della malattia è generalmente lungo ed è accompagnato da un lungo sviluppo di tutte le spiacevoli manifestazioni cliniche della malattia. Per eliminarli, è necessario un corso di speciali farmaci antifungini, nonché agenti immunostimolanti.
Esistono microrganismi alternativi che possono causare polmonite nei bambini. Va notato che portano alla formazione di polmonite meno frequentemente. Questi includono: E. coli, Mycobacterium tuberculosis, hemophilic e Pseudomonas bacilli, pneumocystis e legionella.
In alcuni casi, la polmonite si verifica come complicazione di infezioni virali precedentemente trasferite. Le malattie specifiche dell'infanzia sono spesso le cause dello sviluppo dell'infiammazione polmonare. Tali infezioni comprendono la rosolia, l'influenza e la parainfluenza, il citomegalovirus e infezione da adenovirus, varicella, infezione da herpes di diversa origine.
Il decorso della polmonite virale è accompagnato, di regola, dallo sviluppo di numerosi sintomi della malattia, che si manifestano abbastanza rapidamente in un bambino malato.
I medici identificano diverse opzioni per lo sviluppo del decorso di questa malattia:
- I bambini che si ammalano a casa sono più spesso infetti da un'asta emofilica o da un pneumococco.
- I bambini che frequentano istituti scolastici prescolastici spesso sviluppano il micoplasma e la forma streptococcica della malattia.
- Scolari e adolescenti sono ad alto rischio di sviluppare la malattia da clamidia.
Il decorso e lo sviluppo della malattia sono anche influenzati da una varietà di fattori.Il loro impatto indebolisce notevolmente il corpo dei bambini e porta alla progressione della malattia. Questi fattori includono:
- Raffreddori frequenti Se un bambino è malato con ARVI o ORZ più volte nel corso di un anno, allora ha un rischio piuttosto alto di sviluppare la polmonite.
- Malattie croniche concomitanti di organi interni. Il diabete mellito e altre malattie endocrine sono in cima alla lista delle patologie che influenzano le condizioni generali del corpo del bambino.
Malattie cardiovascolari, che sono abbastanza difficili, portano anche ad un indebolimento della salute del bambino.
- Psicosomatica. Questo fattore è più significativo negli adolescenti. Lo stress psico-emotivo forte o prolungato contribuisce all'esaurimento del sistema immunitario, che alla fine porta al possibile sviluppo di polmonite nel bambino.
- Grave ipotermia Alcuni bambini hanno solo bisogno di immergere forte i piedi per prendere la polmonite. Un sistema immunitario inefficace nei bambini e una termoregolazione inadeguata non fanno altro che esacerbare il processo.
- Assunzione inadeguata di oligoelementi. Ridurre l'assunzione di vitamine con il cibo contribuisce alla violazione dei processi metabolici nel corpo. Questo è particolarmente pericoloso durante i periodi di crescita intensiva e lo sviluppo del bambino.
- Stati di immunodeficienza Possono essere patologie congenite o acquisite. Il lavoro ridotto del sistema immunitario contribuisce alla riproduzione attiva nel corpo dei bambini di vari microrganismi, che sono la causa principale dello sviluppo di questa malattia.
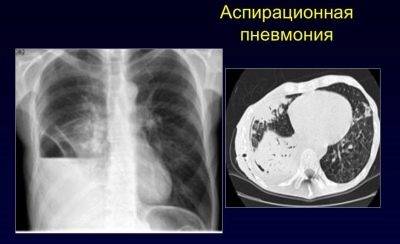
- Aspirazione. L'ingresso del contenuto acido dello stomaco nelle vie respiratorie provoca danni al tessuto polmonare nei neonati. Molto spesso questa situazione si verifica nei pazienti più piccoli durante il rigurgito. L'inalazione di un corpo estraneo contribuisce anche allo sviluppo dell'aspirazione nei bambini e contribuisce alla comparsa di sintomi avversi.
classificazione
La varietà delle cause della polmonite nei bambini contribuisce alla presenza di un'ampia varietà di opzioni cliniche. Questa classificazione viene utilizzata dai medici per stabilire la diagnosi e il trattamento appropriato. Ogni anno vengono introdotti tutti i nuovi tipi di malattie.
Data la manifestazione iniziale dei sintomi la polmonite può essere acuta o cronica. Va detto che la prima variante della malattia si verifica più spesso nei bambini. La polmonite acuta è caratterizzata dall'apparizione di un numero enorme di una varietà di sintomi che si manifestano chiaramente in un bambino malato.
Il processo infiammatorio può essere o da un lato o passare all'altro. Molto spesso, i bambini sviluppano una polmonite destra.
Questa caratteristica è dovuta alla struttura anatomica.
Il bronco lato destro, che fa parte dell'albero bronchiale, è in genere un po 'più corto e più spesso di quello sinistro. Ciò causa il fatto che i microrganismi di solito vi penetrano e si sviluppano successivamente nel polmone destro.
La polmonite sinistra è solitamente meno comune. La polmonite unilaterale ha una prognosi più favorevole.
In alcuni casi, può verificarsi anche un processo a due vie. L'infiammazione in entrambi i polmoni di solito si verifica in un bambino piuttosto gravemente e causa molteplici sintomi avversi. Per eliminarli è necessario un intero complesso di trattamento.
Data la localizzazione del focus infiammatorio, ci sono diverse varianti cliniche della malattia:
- Hearth. È caratterizzato dalla presenza di una lesione, che può essere localizzata in varie parti del polmone.
- Root. L'infiammazione è localizzata principalmente nell'area della radice polmonare.
- Segmentale. Il processo infiammatorio si estende ad alcune zone anatomiche del polmone.
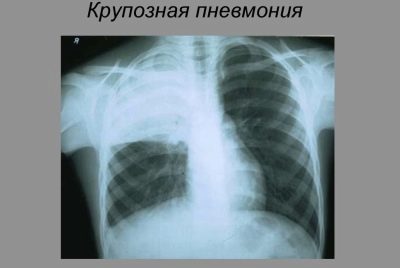
- Equità. L'infiammazione cattura un lobo intero del polmone interessato.
In alcuni casi, la polmonite è asintomatica o nascosta. Per determinare la malattia in una tale situazione è possibile solo con l'aiuto di ulteriori metodi diagnostici.
Stabilire la corretta diagnosi consente, di regola, emocromo completo e radiografia del torace. Questi studi rivelano l'infiammazione nel tessuto polmonare anche nelle prime fasi.
Dato l'agente causale della malattia, le seguenti forme cliniche di polmonite sono le più comuni:
- Virus. Vari virus portano allo sviluppo della malattia, che penetra bene nel tessuto polmonare, provocando l'infiammazione in esso.
- Batterica. Accompagnato da un corso piuttosto grave e l'emergere di un numero enorme di sintomi avversi che portano un grave disagio a un bambino malato. Le opzioni cliniche più pericolose si trasformano in forme distruttive, accompagnate da una massiccia morte del tessuto polmonare.
- Atipica. Causato da microrganismi che hanno determinate caratteristiche strutturali. Tali microbi sono anche chiamati "atipici". Questi includono: clamidia, micoplasma, legionella e altri. La polmonite da Mycoplasma si verifica con lo sviluppo di molti sintomi avversi.
Il decorso della malattia è generalmente piuttosto lungo.
I medici distinguono diversi tipi specifici di malattia. La polmonite cronica è accompagnata dalla comparsa di essudato liquido in diverse parti dei polmoni. Il decorso della malattia è abbastanza difficile.
Questa patologia si verifica nei bambini con lo sviluppo della sindrome da intossicazione pronunciata. Questa opzione clinica è più comune nei bambini più grandi e negli adolescenti.
La polmonite acquisita in comunità è un'infiammazione dei polmoni che si è sviluppata in un bambino quando si trova fuori dalle mura degli ospedali. Questa forma della malattia è abbastanza comune tra i bambini di età molto diverse. È caratterizzato dallo sviluppo di sintomi pronunciati e da uno schema specifico sulla radiografia.
La polmonite da aspirazione si verifica prevalentemente nei bambini fin dai primi anni di vita. La ragione per lo sviluppo di questa opzione clinica è l'aspirazione dei polmoni da parte di un corpo estraneo o l'ingresso di contenuto acido dello stomaco nel tratto respiratorio.
La malattia si sviluppa rapidamente. Il bambino malato richiede cure mediche di emergenza obbligatorie.
sintomi
Il periodo di incubazione per la polmonite può essere molto diverso. Ciò è dovuto all'enorme varietà di cause che contribuiscono allo sviluppo della malattia.
Periodo di incubazione forme batteriche di solito 7-10 giorni.
La comparsa di sintomi avversi per infezioni virali di solito avviene entro un paio di giorni.
Il periodo di incubazione di alcuni forme di polmonite fungina possono richiedere 2-3 settimane.
La polmonite in un bambino si manifesta con lo sviluppo di un complesso di disturbi respiratori. La gravità di questi sintomi è una differenza significativa tra questa malattia e la bronchite.
Il decorso più grave della malattia è accompagnato dalla comparsa di segni clinici pronunciati della malattia, che compromettono in modo significativo il benessere del bambino.
Il sintomo più caratteristico della polmonite è la sindrome da intossicazione pronunciata. Questa condizione patologica si verifica in più del 75% di tutti i casi. L'intossicazione è caratterizzata da febbre.
Con la polmonite, il febbrile è abbastanza spesso registrato. In questo caso, la temperatura corporea del bambino malato sale a 38-39 gradi. Sullo sfondo dell'alto febbrile, il bambino avverte una febbre o un brivido pronunciato.
Alcune forme cliniche di polmonite si verificano senza un aumento della temperatura a valori elevati.
In questo caso, il bambino appare solo subfebrile. Di solito questa opzione è caratteristica della polmonite fungina.
Un decorso prolungato della malattia può anche essere accompagnato da un aumento della temperatura corporea solo fino a 37-37,5 gradi.
Il bambino malato sente una maggiore debolezza e affaticamento. Anche le solite attività portano al fatto che il bambino si stanca rapidamente. L'appetito del bambino diminuisce.
I neonati nel periodo acuto, di regola, sono malamente attaccati al seno materno. espresso la sindrome da intossicazione può essere accompagnata da aumento della sete. Questo sintomo si manifesta bene nei bambini tra 2-4 anni.
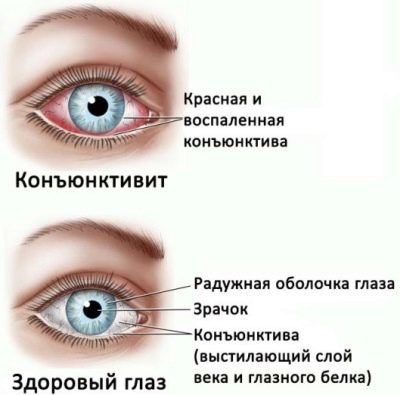
Polmonite virale causata da adenovirus, si verificano in violazione della respirazione nasale. I virus depositati sulle mucose del naso contribuiscono allo sviluppo di un forte raffreddore. Assegnazione con muco, abbondante. In alcuni casi, il bambino ha anche sintomi associati. congiuntivite.
Un bambino malato di solito ha un colpo di tosse. Nella maggior parte dei casi, è produttivo con lo scarico dell'espettorato.
Le forme protratte di polmonite sono spesso accompagnate da una semplice tosse secca. Flemma in questa situazione, il bambino quasi non appare. Il corso di polmonite prolungata può essere piuttosto lungo.
Il colore e la consistenza dell'espettorato possono essere diversi:
- Stafilococco e streptococco la flora porta al fatto che lo scarico dai polmoni ha un colore giallo o verdastro.
- Mycobacterium tuberculosis contribuire alla secrezione di espettorato grigio e schiumoso, che nella fase attiva della malattia ha strisce sanguinolente.
- Polmonite virale di solito accompagnato da scarico di espettorato di colore bianco o lattiginoso.
Con una malattia lieve, la quantità di espettorato al giorno può essere insignificante. In questo caso, la quantità di scarico non supera un cucchiaio. Con un decorso più grave della malattia, l'espettorato lascia una quantità sufficiente. In alcune situazioni, la sua quantità può essere ½ tazza o più.
La tenerezza o la congestione del seno si verificano anche in vari tipi di polmonite. Di solito, la sindrome del dolore aumenta dopo aver tossito o quando si cambia la posizione del corpo. La gravità del dolore è significativamente ridotta rispetto allo sfondo del trattamento.
La presenza di liquido infiammatorio all'interno dei polmoni porta al fatto che il bambino appare rantoli caratteristici.
Possono verificarsi sia durante l'inspirazione che durante l'espirazione.
Con un grave decorso della malattia, i genitori sentono il bambino ansimare dal lato. La comparsa di mancanza di respiro - un sintomo molto sfavorevole, che indica che le briciole mostrano i primi segni di insufficienza respiratoria.
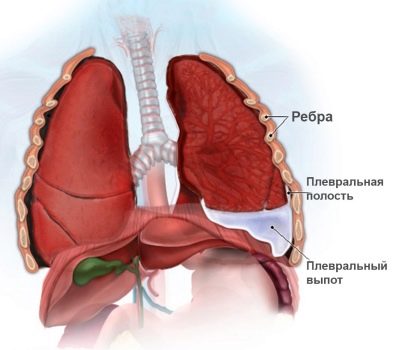
Se l'infiammazione dal tessuto polmonare va alla pleura, allora il bambino ha la pleurite. Questa condizione patologica abbastanza spesso accompagna la polmonite.
La pleurite può essere sospettata aumentando il dolore al petto. Di solito questo sintomo può già essere identificato in un bambino di 3 anni.
La sindrome di intossicazione pronunciata viola in modo significativo la salute generale delle briciole. Il bambino diventa più capriccioso, lamentoso.
Un bambino malato cerca di passare più tempo a casa. I giochi attivi con i bambini piccoli cercano di evitare. Un bambino malato aumenta significativamente la sonnolenza, specialmente durante il giorno.
L'intossicazione porta ad un aumento della funzione cardiovascolare. Questo si manifesta in un bambino da un aumento della frequenza cardiaca e del polso. La tachicardia è un sintomo abbastanza frequente di un decorso grave della malattia. Anche i bambini che soffrono di anomalie cardiovascolari possono avere problemi di pressione arteriosa.
In alcuni casi, anche l'aspetto di un bambino con polmonite cambia. La faccia del bambino diventa pallida e le sue guance diventano rosse. Il severo decorso della malattia, accompagnato dallo sviluppo dell'insufficienza respiratoria, è accompagnato da un'area blu del triangolo nasolabiale. Le mucose e le labbra visibili diventano secche, con aree di peeling aumentato.
Alcune forme, particolarmente atipiche, di polmonite, sono accompagnate dall'apparizione di sintomi non correlati alle manifestazioni respiratorie. Tali segni clinici includono: la comparsa di dolore nell'addome, dolore nei muscoli e nelle articolazioni, feci alterate e altri.
La gravità di questi sintomi dipende in gran parte dalla causa alla base della malattia.
Per informazioni sui tipi e sintomi della polmonite, vedere il seguente video.
I primi segni di un bambino di un anno
Secondo le statistiche, il picco della malattia nei bambini fino a un anno cade all'età di 3,5-10 mesi. Ciò è in gran parte dovuto alle peculiarità del corpo dei bambini.
I bronchi dei neonati e dei bambini sono molto più corti di quelli dei bambini più grandi. Tutti gli elementi anatomici dell'albero respiratorio sono molto ben forniti di sangue.
Ciò porta al fatto che qualsiasi infezione che arriva lì passa attraverso un rapido sviluppo.
Riconoscere la polmonite nei bambini è un compito piuttosto difficile. Per far fronte a questo a casa da soli i genitori non ci riusciranno. Se compaiono sintomi avversi associati a disturbi respiratori, devono sempre chiedere consiglio al proprio medico. Spesso la diagnosi di polmonite nei bambini piccoli viene effettuata piuttosto tardi.
La manifestazione di polmonite in un bambino di un anno di solito non è specifica. Molti padri e madri erroneamente "cancellano" i sintomi della malattia per il fatto che il bambino "taglia i denti".
Una diagnosi così falsa porta al fatto che la malattia viene rilevata molto tardi nei bambini. Il trattamento prematuro solo aggrava il decorso della malattia e contribuisce allo sviluppo di complicanze.
effetti
La polmonite è pericolosa dallo sviluppo di varie complicazioni. Al più alto rischio per gli effetti avversi della malattia sono i bambini con malattie croniche concomitanti degli organi interni e bambini affetti da patologie da immunodeficienza.
Abbastanza frequente complicazione della malattia è lo sviluppo della pleurite. Questa è una condizione in cui la pleura è coinvolta nel processo infiammatorio. Il pericolo di questa patologia è che può portare alla transizione di un processo acuto a uno cronico.
La combinazione di pleurite e polmonite di solito ha un decorso più grave ed è accompagnata dalla comparsa di un gran numero di sintomi avversi di disturbi respiratori.
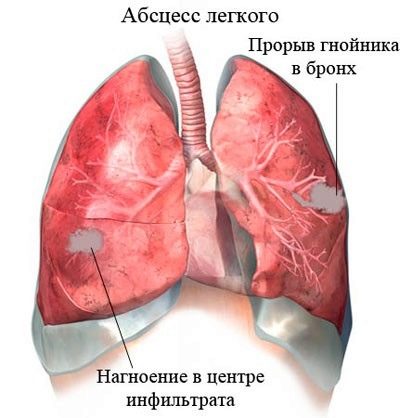
L'ascesso polmonare è una delle complicanze più pericolose della polmonite. Si verifica nei bambini con malattia grave. Questa patologia è accompagnata dalla comparsa di un ascesso, che si trova nel tessuto polmonare.
L'ascesso polmonare viene trattato solo in condizioni stazionarie. Per eliminare un tale ascesso, è necessario un intervento chirurgico per rimuoverlo.
Lo sviluppo della sindrome bronco-ostruttiva spesso accompagna la broncopolmonite. In questo caso, il bambino, di regola, ha manifestazioni classiche di insufficienza respiratoria.
Il bambino malato si sente molto male: la sua mancanza di respiro aumenta e la sua debolezza generale aumenta bruscamente. L'insufficienza respiratoria è accompagnata dalla comparsa di una tosse che preoccupa un bambino sia di giorno che di notte.
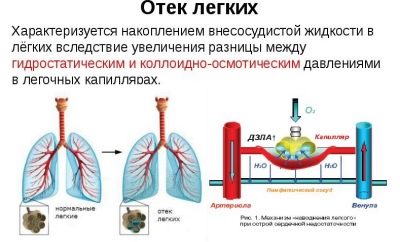
L'edema polmonare, come complicanza della polmonite, è piuttosto raro nei bambini.
Questa emergenza può verificarsi in un bambino malato sullo sfondo del completo benessere. I sintomi di edema polmonare appaiono improvvisamente in un bambino. Il trattamento di questa condizione patologica viene eseguito solo nelle condizioni dell'unità di terapia intensiva e di terapia intensiva.
Le infezioni batteriche possono causare shock tossico-infettivo nei bambini malati. Questa emergenza è caratterizzata da un forte calo della pressione sanguigna.
I bambini con segni di shock tossico-infettivo possono perdere conoscenza. Alcuni bambini iniziano ad avere crampi e forti capogiri.Il trattamento dello shock tossico viene eseguito senza indugio solo in ospedale.
Le complicazioni batteriche degli organi del sistema cardiovascolare e di altri organi vitali sono anche abbastanza comuni nei bambini che hanno avuto una grave polmonite.
L'infiammazione del muscolo cardiaco è accompagnata dallo sviluppo di miocardite o endocardite. Queste condizioni si manifestano con lo sviluppo di aritmie - aritmie cardiache. Abbastanza spesso, queste patologie hanno un decorso cronico e violano significativamente la salute dei bambini.
La diffusione di microrganismi che causano la polmonite nei bambini in tutto il corpo porta allo sviluppo della sepsi. Questa condizione estremamente sfavorevole è caratterizzata da una sindrome da intossicazione pronunciata.
La temperatura corporea del bambino salta a 39,5-40 gradi. Le briciole di coscienza diventano confuse e, in alcuni casi, il bambino può anche cadere in coma. Il trattamento della sepsi batterica viene effettuato nell'unità di terapia intensiva dell'ospedale.
diagnostica
Riconoscere la polmonite può essere nelle primissime fasi. Per questo, è necessario che il medico curante abbia esperienza sufficiente nell'identificazione di tali malattie nei bambini.
L'algoritmo corretto dell'esame clinico è molto importante nella diagnosi di polmonite. Durante questo studio, il medico rivela la presenza nel petto di respiro affannoso patologico, e determina anche i segni nascosti di insufficienza respiratoria.
Un sospetto polmonite dovrebbe comparire nei genitori se hanno riscontrato diversi sintomi di respirazione alterata nel loro bambino malato.
Anche le infezioni virali respiratorie acute a lungo termine nel bambino dovrebbero essere segnalate, i genitori dovrebbero pensare di condurre un complesso diagnostico avanzato.
Per chiarire la diagnosi condotta una serie di test di laboratorio. Aiutano a identificare i vari segni di infezione nel corpo dei bambini e a stabilire la gravità dei disturbi respiratori funzionali.
Emocromo completo è uno studio di base che viene eseguito su tutti i bambini con sospetta polmonite. L'aumento dei livelli di leucociti e la VES accelerata indicano abbastanza spesso la presenza di un processo infiammatorio nel corpo dei bambini.
Le infezioni batteriche portano al fatto che nell'analisi generale dei valori normali del sangue nel cambiamento di formula dei leucociti.
Un cambiamento nel numero di neutrofili stab si verifica quando il corpo di un bambino è infetto da vari tipi di batteri. Per la maggior parte delle varianti cliniche della polmonite, è caratteristico un aumento del numero totale di linfociti. Queste cellule immunitarie normalmente impediscono il corpo da varie infezioni.
Per una diagnosi più accurata dei bambini malati, vengono condotti vari studi batteriologici. Il materiale biologico per tali analisi può essere una varietà di reparti dalla cavità nasale, faringe, orofaringe.
Dopo 5-7 giorni, i medici ottengono un risultato accurato, consentendo di identificare gli agenti causali di una particolare malattia. Per la precisione dello studio è necessario condurre un campionamento tecnicamente corretto del biomateriale.
Per il rilevamento di patogeni "atipici" vengono utilizzati i metodi ELISA e PCR. Questi studi rivelano i microbi intracellulari. Questi test sono utilizzati con successo per la diagnosi di infezioni da clamidia e micoplasma.
Lo standard diagnostico "d'oro" per determinare l'infiammazione polmonare è la radiografia.
Sulla radiografia, i medici possono vedere varie aree patologiche del tessuto polmonare, in cui vi sono segni di infiammazione pronunciata. Queste zone sembrano diverse dal tessuto polmonare sano. Una radiografia del torace rivela anche alcune complicazioni, come la pleurite e l'ascesso.
In alcuni casi diagnostici difficili, sono richiesti metodi diagnostici più accurati.Tali studi includono la tomografia computerizzata e la risonanza magnetica.
I dati del sondaggio possono identificare le aree interessate del tessuto polmonare in modo abbastanza efficace.
La risoluzione dei moderni dispositivi utilizzati per la tomografia, consente di identificare la polmonite allo stadio di crescita del nidone di diversi centimetri.
Per la formulazione della diagnosi corretta è necessaria un'intera gamma di diagnostica. Sfortunatamente, non sarà possibile identificare la polmonite con un solo esame del sangue. L'importanza della diagnosi di polmonite è molto seria.
Misure diagnostiche complesse diagnostiche tempestive consentono ai medici di prescrivere lo schema necessario di terapia farmacologica.
trattamento
L'infiammazione dei polmoni nei bambini di età inferiore ai tre anni viene curata in ospedale. Inoltre, il ricovero è effettuato in gravi malattie.
I bambini che non possono essere adeguatamente curati a casa sono anche ricoverati in un ospedale pediatrico per il complesso di trattamento necessario.
Il regime di trattamento della polmonite comprende non solo la prescrizione di farmaci. L'osservanza del regime giornaliero svolge un ruolo importante nel trattamento della polmonite. L'intero periodo acuto della malattia il bambino dovrebbe essere a letto. Tale riposo a letto forzato è necessario per prevenire molteplici complicazioni della malattia. I medici raccomandano al bambino di stare a letto per tutto il periodo di alta temperatura.
Per il rapido recupero del bambino malato viene assegnato uno speciale alimento terapeutico. Tale dieta include l'uso di prodotti che hanno superato il trattamento delicato.
I pasti sono meglio cucinati al vapore o bolliti. È anche consentito cuocere nel forno o usare un fornello lento. La frittura nel burro con la formazione di una densa patatina è completamente vietata.
La base della nutrizione del bambino malato sono vari cibi e cereali proteici. Per i bambini più piccoli, questi prodotti dovrebbero essere finemente tritati. Mangiare cibo parsimonioso è necessario. Questo ti permette di ottimizzare la digestione. Il cibo pre-macinato viene assorbito meglio, necessario durante il periodo di malattia acuta.
Per riprendersi dalla polmonite, il bambino deve ricevere la quantità necessaria di vitamine e oligoelementi. Questi componenti chimici sono necessari al corpo del bambino per combattere attivamente la malattia.
In estate, è possibile utilizzare vari frutti e bacche come fonti di vitamine e microelementi. In inverno, è necessaria la nomina di complessi multivitaminici.
Il regime di bere svolge anche un ruolo importante nel trattamento della polmonite. Il fluido in entrata lava via dal corpo del bambino i prodotti di decomposizione tossici di sostanze che si formano in grandi quantità durante il processo infiammatorio nei polmoni.
La sete grave provoca solo l'uso di grandi quantità di liquidi.
Per riempire l'acqua nel corpo di un bambino malato richiede almeno 1-1,5 litri di liquido.
Come bevande, varie bevande alla frutta e composte sono adatte. Possono essere facilmente preparati a casa. Mirtilli rossi o mirtilli rossi, frutta secca e frutta varia sono ottimi per fare bevande. Il succo pronto può essere ulteriormente addolcito. Il miele può sostituire il solito zucchero.
Per migliorare la respirazione è necessario osservare alcuni indicatori del microclima nella stanza. L'umidità normale nella scuola materna dovrebbe variare dal 55 al 60%.
L'aria troppo secca contribuisce solo a difficoltà di respirazione e allo sviluppo della secchezza delle mucose delle vie respiratorie. Per mantenere l'umidità ottimale nella stanza dei bambini, vengono utilizzati dispositivi speciali - umidificatori per ambienti.
Il rispetto della quarantena è una misura necessaria, necessaria per tutti i bambini con segni di polmonite.Ciò contribuirà a prevenire lo sviluppo di epidemie di massa della malattia nei gruppi di bambini organizzati.
La quarantena deve essere osservata non solo per i bambini, ma anche per gli scolari. Il bambino dovrebbe essere a casa fino al completo recupero. Dopo il trattamento, il medico controlla l'efficacia della terapia e dà al bambino un certificato sulla possibilità di visitare l'istituto scolastico quando il bambino si è ripreso.
Terapia farmacologica
Farmaci da prescrizione - una condizione necessaria per il recupero del bambino. Quando la polmonite viene utilizzata una vasta gamma di farmaci diversi.
Lo schema di trattamento è costruito individualmente per ogni bambino. In questo caso, il medico curante prende necessariamente in considerazione la presenza di una malattia coesistente in un particolare bambino, che può essere controindicazioni all'uso di droghe.
Dato che la polmonite batterica è la più comune, la nomina di farmaci antibatterici è un prerequisito per l'elaborazione di un regime di trattamento.
I medici preferiscono gli antibiotici con un ampio spettro di azione.
Ti permettono di raggiungere rapidamente un risultato positivo. I farmaci moderni sono ben tollerati e hanno minori effetti negativi sui bambini.
Durante la terapia antibiotica, viene monitorata l'efficacia del trattamento prescritto. Di solito si svolge per 2-3 giorni dopo l'inizio dell'uso di droghe.
Con un risultato positivo, la salute generale del bambino migliora, la temperatura corporea inizia a diminuire e gli indicatori nel conteggio ematico generale si normalizzano. In questa fase, non si verificano ancora cambiamenti significativi sulla radiografia.
Se il risultato dopo la nomina di farmaci antibatterici non viene raggiunto, la terapia di base viene sottoposta a correzione. In questa situazione, un farmaco viene sostituito da un'alternativa.
In alcuni casi, la terapia combinata viene utilizzata quando vengono somministrati più antibiotici contemporaneamente. La selezione di preparazioni antibatteriche è una situazione individuale, che è effettuata solo dal medico generico essente presente.
I genitori dovrebbero ricordare che non dovrebbero dare i loro bambini antibiotici per la polmonite in nessun caso!
La scelta della terapia di base è in gran parte determinata dallo stato iniziale del bambino, così come dalla sua età.
Nel trattamento della polmonite nei bambini, sono attualmente utilizzati diversi gruppi di farmaci, che includono:
- penicilline protette da acido clavulanico;
- le cefalosporine di ultima generazione;
- macrolidi.
Questi farmaci sono correlati alla terapia di prima linea. I farmaci rimanenti sono usati solo in casi eccezionali in cui l'effetto della terapia di base non lo è.
I bambini dei primi mesi di vita sono solitamente prescritti penicilline semisintetiche per eliminare i sintomi avversi.
"Amicillin" o "amoxiclav"In combinazione con cefalosporine sono utilizzati nei bambini con polmonite sviluppata nei primissimi giorni dopo la nascita.
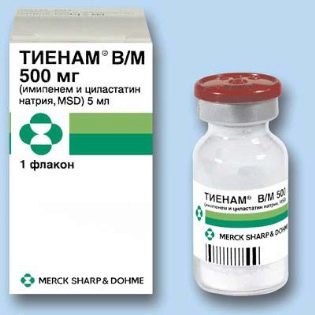
Se la patologia era causata da Pseudo-Pseudo-bacchette, poi Ceftazidime, Cefaperazon, Tienam,ceftriaxone"E altri.
I macrolidi sono usati per trattare la polmonite causata da microrganismi atipici.
Questi fondi hanno un effetto dannoso sui microbi, che si trovano intracellulari. Tali farmaci saranno efficaci per il trattamento della polmonite causata da micoplasmi o clamidia.
Inoltre, questi medicinali sono usati per i bambini con segni di polmonite da HIV. "Supraks», «Sumamed», «klatsid"Abbastanza usato con successo nel trattamento complesso di alcune forme di polmonite.
Le forme fungine di polmonite vengono trattate prescrivendo farmaci antifungini.L'uso sistemico di "Flucanazolo" consente di trattare efficacemente vari tipi di funghi che possono causare danni al tessuto polmonare nei bambini. Anche per il trattamento delle infezioni fungine, puoi usare "Diflucan"E" Amfotericina B ". Lo scopo di questi fondi è basato sull'età del bambino malato e sulla presenza di malattie concomitanti.
La scelta della forma del farmaco viene effettuata dal medico curante. Nella polmonite grave, gli antibiotici vengono utilizzati sotto forma di varie iniezioni. La frequenza, il dosaggio del corso e la durata d'uso sono determinati individualmente.
In media, il trattamento della polmonite batterica richiede 10-14 giorni. Per ottenere un effetto duraturo dal trattamento effettuato, è molto importante osservare i periodi necessari per l'uso di farmaci antibatterici.
Per prevenire lo sviluppo nel bambino di disturbi della microflora intestinale, gli vengono prescritti diversi preparati pro- e prebiotici. Questi farmaci consentono di normalizzare la quantità di lacto e bifidobatteri necessari per una buona digestione.
L'uso di questi fondi viene anche utilizzato dopo il completamento del ciclo di terapia antibiotica per normalizzare la biocenosi a livello intestinale. Come tali farmaci utilizzati efficacemente nei bambini: "Linex", "Atsipol"," Bifidumbakterin "e molti altri.
Vari farmaci antinfiammatori e antipiretici sono usati per normalizzare la temperatura corporea. I genitori dovrebbero ricordare che tali farmaci dovrebbero essere usati solo con lo sviluppo del febbrile nel bambino.
Le medicine a base di paracetamolo o ibuprofene sono ampiamente utilizzate come farmaci antipiretici nei bambini. Di solito, per ottenere un effetto stabile, questi farmaci vengono prescritti 2-3 volte al giorno.
Per la prevenzione di massicci cambiamenti distruttivi nei polmoni, vengono prescritti farmaci che hanno un effetto protettivo sugli effetti di vari enzimi.
Questi farmaci includono: "Contrykal" e "Gordoks". La nomina di questi farmaci è possibile solo in un ospedale.
Se il bambino ha segni pronunciati di insufficienza respiratoria, in questo caso può essere necessaria l'ossigenoterapia. Insufficienza respiratoria persistente aiuta a ridurre il flusso di ossigeno a tutti gli organi interni, che porta allo sviluppo di fame di ossigeno (ipossia). L'ossigenoterapia consente di ripristinare tutti i processi metabolici nel corpo e migliorare il benessere del bambino.
In alcuni casi, la nomina di glucorticosteroidi sistemici. Tale terapia viene solitamente eseguita con l'inefficacia di farmaci precedentemente prescritti o con una malattia grave.
Come trattamento ormonale vengono utilizzati vari agenti a base di prednisolone o idrocortisone. Questi farmaci sono prescritti sotto forma di iniezioni. Tale terapia può essere effettuata solo nelle condizioni dell'unità di terapia intensiva dell'ospedale.
Se un bambino ha espettorato scarsamente separato durante la tosse, vengono utilizzati farmaci espettoranti. Riducono la viscosità dello scarico, rendendo più facile la tosse del bambino. Questi fondi includono: "ACC", "ambroxol, Ambrobene, Fluimutsin. I genitori dovrebbero ricordare che durante l'assunzione di questi farmaci, il bambino ha bisogno di essere dato abbastanza liquido.
Trattamento domiciliare
Trattare in modo indipendente la polmonite non dovrebbe essere. Qualsiasi trattamento che i genitori devono dare al bambino a casa dovrebbe essere coordinato con il medico. Questo salverà il bambino dallo sviluppo di complicazioni pericolose di polmonite. Un decorso lieve della malattia in bambini abbastanza forti implica la ricerca di una casa e l'utilizzo di vari farmaci.
Di solito il trattamento a casa include la nomina di varie erbe medicinali con effetti anti-infiammatori e tosse.
Camomilla, farfara, salvia, piantaggine, nonché farmaceutica tasse sul petto. Brew queste erbe dovrebbero essere secondo le istruzioni sulla confezione.
Per ottenere l'effetto, è sufficiente utilizzare i decotti 2-3 volte al giorno per 10-14 giorni.
Riabilitazione dopo malattia acuta
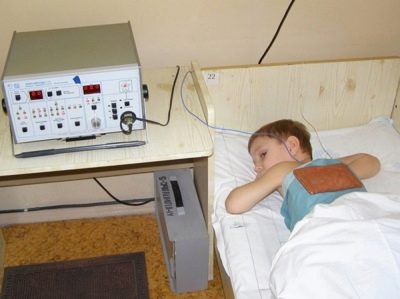
La fisioterapia aiuta tutti i bambini che hanno appena avuto la polmonite ad affrontare finalmente le manifestazioni residuali della malattia. La terapia UHF, la luce e la magnetoterapia migliorano il recupero del bambino dopo una malattia.
Il corso di fisioterapia è costruito individualmente. Per ottenere un effetto positivo di solito sono necessarie 10-15 procedure che vengono eseguite quotidianamente o ogni altro giorno.
Massaggio a percussione, che viene effettuato con l'aiuto di movimenti di tapping sul petto, migliora il deflusso dell'espettorato e migliora le prestazioni della respirazione esterna. Per ottenere un effetto positivo, è necessario effettuarlo ogni giorno per 1-2 settimane.
Eseguire un massaggio a percussione per il bambino può sia i genitori che i massaggiatori pediatrici a casa o in clinica (come raccomandato dal medico).
Per migliorare il benessere generale, i medici di pneumologia prescrivono un complesso di terapia fisica abbastanza presto. Il bambino può fare questo tipo di ginnastica a casa, ma sotto la supervisione obbligatoria dei genitori.
Esercizi di respirazione aiutano a scaricare l'espettorato, oltre a ridurre le manifestazioni dei disturbi respiratori che si sono sviluppati a seguito della malattia.
Su come massaggiare correttamente i bambini, vedi il seguente video.
prevenzione
Il rispetto della quarantena aiuterà a prevenire l'insorgere di epidemie di massa nella malattia. Tutti i bambini con segni di polmonite devono essere a casa per tutta la durata della malattia.
La maggior parte delle infezioni viene trasmessa da goccioline trasportate dall'aria. Indossare una maschera durante il periodo di recupero delle malattie respiratorie stagionali impedirà lo sviluppo di polmonite in tutti i membri della famiglia.
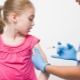
La vaccinazione può salvare il corpo del bambino da varie infezioni virali e batteriche. Attualmente viene attivamente utilizzata la vaccinazione contro l'infezione da pneumococco. Questa vaccinazione si basa sull'età del bambino. Il rischio di sviluppare una malattia in un bambino vaccinato è significativamente ridotto.
Puoi rafforzare il sistema immunitario senza l'uso di droghe. Una corretta alimentazione, camminare all'aria aperta e indurire contribuiscono all'attivazione del sistema immunitario. L'uso di complessi multivitaminici aiuta a rafforzare il corpo dei bambini per combattere varie infezioni.