Displasia broncopolmonare nei bambini prematuri
Tra tutte le patologie nei bambini che sono nati prima del tempo stabilito, in particolare con problemi respiratori. Sono diagnosticati nel 30-80% dei neonati prematuri. Quando vengono trattati, usano l'ossigeno, che provoca la comparsa di un'altra patologia - displasia broncopolmonare (BPD).
motivi
L'alta frequenza di problemi con il sistema respiratorio nei neonati prematuri è dovuta al fatto che questi bambini non hanno il tempo di maturare il sistema di tensioattivo. TQuali sono le sostanze che coprono gli alveoli dei polmoni dall'interno e impediscono loro di rimanere attaccati durante l'espirazione? Iniziano a formarsi nei polmoni del feto da 20-24 settimane di gestazione, ma coprono completamente gli alveoli solo a 35-36 settimane. Durante il parto, il tensioattivo viene sintetizzato in modo particolarmente attivo, in modo che i polmoni del neonato vengano immediatamente raddrizzati e il bambino inizi a respirare.
Nei neonati prematuri, tale tensioattivo non è sufficiente e molte patologie (asfissia durante il travaglio, diabete in una donna incinta, ipossia cronica del feto durante la gestazione e altre) inibiscono la sua formazione. Se un bambino sviluppa un'infezione respiratoria, il tensioattivo viene distrutto e inattivato.
Di conseguenza, gli alveoli non sono fessurati e collassati a sufficienza, causando danni ai polmoni e deterioramento dello scambio di gas. Per prevenire tali problemi immediatamente dopo la nascita, al bambino viene data la respirazione artificiale (ALV). Una complicazione di questa procedura, in cui l'ossigeno è usato in alta concentrazione, è la displasia broncopolmonare.
Oltre alla insufficiente maturità dei polmoni nei neonati prematuri e agli effetti tossici dell'ossigeno, i fattori che provocano BPD sono:
- Barotrauma del tessuto polmonare durante la ventilazione meccanica.
- Somministrazione impropria di tensioattivo.
- Predisposizione ereditaria
- Ingestione di agenti infettivi nei polmoni, tra i quali i principali sono chiamati clamidia, ureaplasma, citomegalovirus, micoplasma e pneumocisti. L'agente patogeno può entrare nel corpo del bambino in utero o come risultato dell'intubazione tracheale.
- Edema polmonare, che può essere causato da entrambi i problemi con la rimozione del fluido dal corpo del bambino e dal volume eccessivo di liquidi per via endovenosa.
- Ipertensione polmonare, che è spesso causata da difetti cardiaci.
- Aspirazione del contenuto gastrico a causa del reflusso gastroesofageo durante la ventilazione meccanica.
- Mancanza di vitamine E e A.
sintomi
La malattia si manifesta dopo aver scollegato il bambino dal ventilatore. La frequenza respiratoria del bambino aumenta (fino a 60-100 volte al minuto), il viso del bambino diventa blu, appare una tosse, durante la respirazione gli intervalli tra le costole sono tirati, l'espirazione si allunga, il fischio si sente durante la respirazione.
Se la malattia è grave, il bambino non può essere rimosso dal dispositivo, poiché immediatamente soffoca.
diagnostica
Al fine di rilevare la displasia broncopolmonare in un bambino prematuro, è necessario prendere in considerazione:
- Dati di anamnesi - a quale periodo di gravidanza il bambino è nato e con quale peso, era la ventilazione, quale era la sua durata, c'era la dipendenza di ossigeno.
- Manifestazioni cliniche.
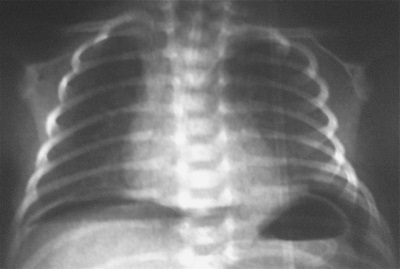
- I risultati dell'esame a raggi X e analisi dei gas nel sangue, così come la tomografia computerizzata del torace.
Moduli BPD
A seconda della gravità e delle esigenze del bambino in ossigeno, rilasciano:
- Displasia broncopolmonare lieve - frequenza respiratoria fino a 60 anni, respirazione a riposo non rapida, dispnea lieve e sintomi di broncospasmo si verificano durante un'infezione alle vie respiratorie.
- BPD moderata - frequenza respiratoria 60-80, aumento con pianto e alimentazione, respiro corto moderato, rantoli secchi sono determinati all'espirazione, se viene attaccata un'infezione, l'ostruzione aumenta.
- Forma grave - la frequenza respiratoria è più di 80 anche a riposo, i sintomi di ostruzione bronchiale sono pronunciati, il bambino è in ritardo nello sviluppo fisico, ci sono molte complicazioni di cuore e polmoni.
Nel corso della malattia ci sono periodi di esacerbazione, che sono sostituiti da periodi di remissione.
Fasi di BPD
- Il primo stadio della malattia inizia il secondo o il terzo giorno di vita del bambino. Si manifesta con mancanza di respiro, tachicardia, pelle blu, tosse secca, respiro rapido.
- Dal quarto al decimo giorno di vita, si sviluppa il secondo stadio della malattia, durante il quale l'epitelio degli alveoli collassa, l'edema appare nel tessuto polmonare.
- La terza fase della malattia inizia con 10 giorni di vita e dura in media fino a 20 giorni. Quando si verifica, danni ai bronchioli
- A partire da 21 giorni di vita, si sviluppa la quarta fase, durante la quale nei polmoni si sviluppano aree di tessuto polmonare collassato, così come l'enfisema. Di conseguenza, il bambino sviluppa una malattia ostruttiva cronica.
trattamento
Nel trattamento della BPD si usa:
- Ossigenoterapia Sebbene la malattia sia provocata dalla ventilazione meccanica, un bambino con displasia spesso necessita di una fornitura di ossigeno a lungo termine. Con questo trattamento diminuiscono il più possibile la concentrazione di ossigeno e la pressione nell'apparecchio. Inoltre, assicurati di controllare la quantità di ossigeno nel sangue del bambino.
- Terapia dietetica Il bambino dovrebbe ricevere cibo al livello di 120-140 kcal per ogni chilogrammo del suo peso al giorno. Se la condizione del bambino è grave, le soluzioni nutritive (emulsioni di grassi e amminoacidi) vengono somministrate per via endovenosa o attraverso una sonda. Il liquido viene somministrato con moderazione (fino a 120 ml per chilogrammo di peso corporeo al giorno) per eliminare il rischio di edema polmonare.
- Modalità. Il bambino è dotato di pace e temperatura ottimale dell'aria.
- Farmaci. Ai bambini con BPD vengono somministrati diuretici (prevengono l'edema polmonare), antibiotici (prevenire o eliminare infezioni), glucocorticoidi (alleviare l'infiammazione), broncodilatatori (migliorare la pervietà bronchiale), prodotti per il cuore, vitamine E e A.

Possibili conseguenze e complicazioni
Con una malattia moderata e lieve, la condizione dei bambini lentamente (entro 6-12 mesi) migliora, sebbene la BPD si manifesti con episodi abbastanza frequenti di riacutizzazioni. La grave displasia nel 20% dei casi porta alla morte del bambino. Nei bambini sopravvissuti, la malattia dura per molti mesi e può portare a miglioramenti clinici.
In una parte di bambini nati prematuramente, la diagnosi rimane per tutta la vita e causa disabilità.
Le complicanze frequenti di BPD sono:
- Formazione di atelettasia, che sono sezioni cadute del tessuto polmonare.
- L'aspetto del cuore polmonare. Cosiddetti cambiamenti nei vasi sanguigni causati da cambiamenti nel ventricolo destro.
- Lo sviluppo di scompenso cardiaco associato ad un ingrossamento del cuore.
- Formazione di insufficienza respiratoria cronica, in cui è richiesto al bambino di fornire ossigeno anche dopo la dimissione a casa.
- Lo sviluppo di infezioni dei bronchi e della polmonite. Sono particolarmente pericolosi per i bambini di età inferiore ai 5-6 anni, come spesso portano alla morte.
- La comparsa di asma bronchiale.
- Aumento del rischio di sindrome della morte improvvisa del lattante a causa di frequenti e prolungati apnea.
- Aumento della pressione sanguignaDi solito diagnosticato in un bambino del primo anno di vita e spesso trattato con successo con farmaci antipertensivi.
- Sviluppo ritardato. Nei bambini, si nota un basso tasso di aumento di peso, ritardo della crescita e un ritardo nello sviluppo neuropsichico causato da danni cerebrali durante periodi di ipossia.
- Il verificarsi di anemia.
prevenzione
Le misure preventive più importanti per prevenire la BPD sono la prevenzione della nascita prematura del bambino e l'adeguata cura del prematuro. Una donna che aspetta un bambino dovrebbe:
- Trattare tempestivamente le malattie croniche.
- Mangia bene
- Per escludere fumo e alcol.
- Evita lo sforzo fisico pesante.
- Fornire pace psico-emotiva.

Se c'è una minaccia di parto prematuro, alla futura mamma vengono prescritti glucocorticoidi per accelerare la sintesi del surfattante e una più rapida maturazione degli alveoli nei polmoni fetali.
I bambini che sono nati prima del dovuto dovrebbero:
- Condurre con competenza la rianimazione
- Introdurre il tensioattivo.
- Effettuare razionalmente la ventilazione meccanica.
- Fornire una buona alimentazione.
- Se si verifica un'infezione, prescrivere una terapia antibiotica razionale.
- Limita l'introduzione di liquidi attraverso la vena.