Cos'è la placenta previa e in che modo influisce sulla gravidanza e il parto?
Il normale posizionamento del tessuto placentare è una condizione importante per il decorso fisiologico della gravidanza. Questo articolo parlerà della placenta previa e di come influenza la gravidanza e il parto.
definizione
Gli antichi dottori chiamavano la placenta "il posto del bambino". Anche in latino, la parola "placenta" si traduce come "luogo infantile", "placenta", "torta". Tutti questi confronti descrivono abbastanza chiaramente il tessuto placentare.
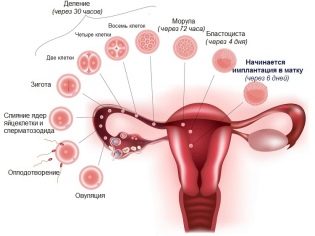
La placenta si forma solo durante la gravidanza. Attraverso di esso, il bambino riceve tutti i nutrienti necessari per la sua crescita e lo sviluppo fetale, così come l'ossigeno. Numerosi vasi sanguigni, che forniscono un flusso sanguigno ininterrotto tra madre e figlio, attraversano il "posto dei bambini". Un tale sistema circolatorio unico che si verifica solo nel periodo di trasporto di un bambino è chiamato il sistema di flusso sanguigno uteroplacentare.
La formazione della placenta ha coinvolto le membrane dei germi del corion. Formano processi densi e felpati che penetrano strettamente nel muro dell'utero. Tale attaccamento assicura la fissazione del tessuto placentare. Durante la nascita, viene separato dopo la nascita di un bambino ed è chiamato "la placenta".
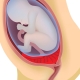
Normalmente, il tessuto placentare è formato leggermente più alto dell'apertura interna dell'utero. Nel secondo trimestre di gravidanza, la placenta normale dovrebbe essere 5 cm più alta della faringe Se per qualche motivo il tessuto placentare si trova più in basso, questo è già un segno di un difetto placentare - basso attaccamento della placenta.
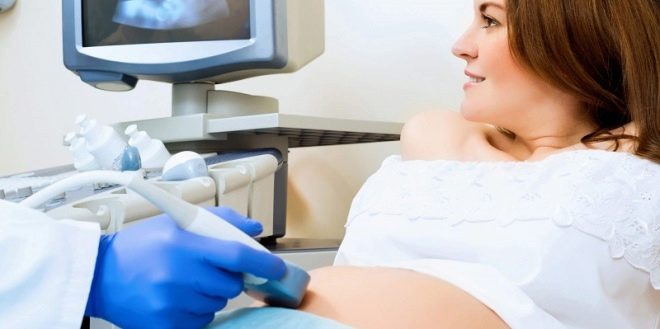
Nel 3 ° trimestre di gravidanza, il tessuto placentare si trova normalmente a una distanza di circa 7 cm dall'OS. Determinare la posizione della placenta è abbastanza semplice. Per fare ciò, usa gli ultrasuoni. Utilizzando tali semplici procedure diagnostiche, i medici possono determinare con precisione l'altezza del tessuto placentare.
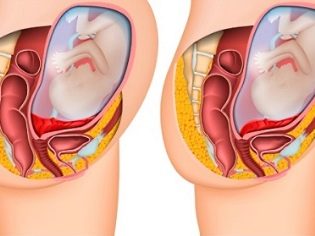
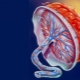
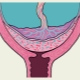
Se la placenta si trova nelle parti inferiori dell'utero e riguarda anche l'os interno, questa condizione clinica viene chiamata previa. In tale situazione, il tessuto placentare può parzialmente "entrare" nella faringe o addirittura bloccarla completamente. Secondo le statistiche, questa condizione si verifica in circa l'1-3% di tutti i casi di gravidanza.
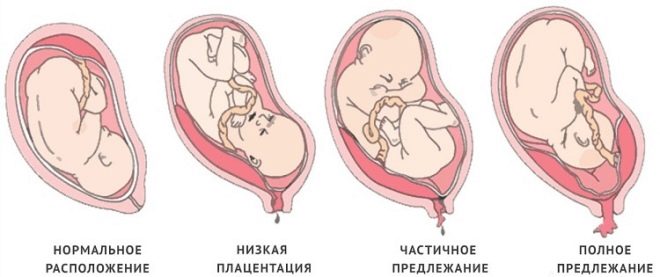
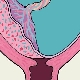
Posizione normale
Nella maggior parte dei casi, la placenta si forma sul retro dell'utero. Può anche spostarsi verso le pareti laterali - sia a destra che a sinistra. Nell'area del fondo dell'utero e della parete posteriore c'è un apporto di sangue abbastanza buono. La presenza di vasi sanguigni è necessaria per lo sviluppo completo intrauterino del feto. La posizione corretta della placenta fornisce una crescita fisiologica che si sviluppa nell'utero del bambino.
Il tessuto placentare è estremamente raramente attaccato alla parete anteriore dell'utero. Il fatto è che questa zona è abbastanza sensibile alle varie influenze. Danni e lesioni meccanici possono danneggiare il tessuto piuttosto morbido della placenta, che è una condizione estremamente pericolosa.
La rottura della placenta è una pericolosa cessazione completa dell'afflusso di sangue al feto, e quindi lo sviluppo di carenza di ossigeno acuta.
Se la patologia della posizione normale della placenta è stata rilevata a 18-20 settimane, allora questo non è motivo di panico. La possibilità di spostamento del tessuto placentare prima dell'inizio del travaglio è ancora piuttosto alta. Questo è influenzato da un numero enorme di vari fattori. Il rilevamento della placenta previa in fasi abbastanza precoci consente ai medici di monitorare completamente il decorso della gravidanza, e quindi migliora la prognosi potenziale.
cause di
Un numero di fattori diversi porta ad un cambiamento nel luogo di attacco del tessuto placentare. In effetti, la posizione della placenta è determinata dopo la fecondazione. L'ovulo fecondato deve essere normalmente applicato nell'area del fondo dell'utero.
In questo caso, il successivo tessuto placentare verrà attaccato correttamente. Se per qualche motivo l'impianto dell'embrione non si verifica nell'area del fondo dell'utero, allora in questo caso la placenta si troverà anche nelle vicinanze.
La causa più comune e frequente che porta allo sviluppo della presentazione placentare è l'effetto di varie patologie ginecologiche, accompagnate dall'infiammazione della parete interna dell'utero (endometrio). Il processo infiammatorio cronico danneggia il delicato rivestimento dell'utero, che può influire sull'attaccamento del tessuto placentare. In questo caso, l'uovo fecondato non può semplicemente attaccarsi completamente (impianto) alla parete dell'utero nell'area del suo fondo e inizia a scendere in basso. Di norma, si sposta sulle parti inferiori dell'utero, dove si attacca.
Inoltre, lo sviluppo della placenta previa può essere facilitato da vari interventi ginecologici eseguiti prima della gravidanza. Può essere il curettage, il taglio cesareo, la miomectomia e molti altri. Il rischio di formazione di placenta previa in questo caso è molto più alto nel primo anno dopo il trattamento chirurgico.
Più tempo passa da quando sono state eseguite le operazioni ginecologiche, meno è probabile che la donna abbia la placenta previa durante la gravidanza successiva.
I medici notano che nelle donne con più influenza il rischio di sviluppare previa è leggermente superiore a quello con nullipare. Attualmente, gli scienziati stanno conducendo esperimenti volti a studiare il fattore genetico della possibilità di sviluppare placenta previa durante la gravidanza. Finora, non ci sono dati affidabili sull'influenza della genetica sullo sviluppo di questa patologia tra parenti stretti.
Studiando i numerosi casi di gravidanze che si verificano con lo sviluppo della placenta previa, i medici hanno identificato gruppi ad alto rischio. Includono le donne con una serie di caratteristiche di salute specifiche. In queste donne, il rischio di sviluppare una presentazione del tessuto placentare o una posizione bassa è piuttosto alto.
Il gruppo ad alto rischio include pazienti con:
- la presenza di storia ostetrica e ginecologica (precedenti aborti, curettage chirurgico, precedenti lavori difficili e molto altro);
- malattie ginecologiche croniche (endometriosi, salpingite, vaginite, mioma, endometrite, malattie della cervice e altre);
- patologie ormonali associate a patologie delle ovaie e accompagnate da una violazione della regolarità del ciclo mestruale;
- anomalie congenite della struttura degli organi genitali femminili (ipoplasia dell'utero, ipoplasia dell'utero e altri).
Se una donna cade nel gruppo ad alto rischio, i medici la osservano da vicino durante la gravidanza. In una tale situazione, il numero di esami vaginali è ridotto al minimo. Inoltre, la preferenza nella diagnosi viene data all'ecografia transaddominale, piuttosto che transvaginale.Già nelle prime fasi della gravidanza, la futura mamma formula raccomandazioni individuali volte a ridurre al minimo la probabilità di sviluppo di sintomi sfavorevoli di patologia della placenta previa.
Opzioni cliniche
Gli esperti identificano diverse possibili situazioni cliniche, in quanto possono localizzare il tessuto placentare rispetto all'orifizio interno dell'utero. Questi includono:
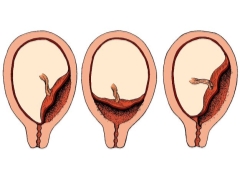
- presentazione completa;
- presentazione parziale (incompleta).
Con tessuto placentare completamente previa si sovrappone quasi completamente l'area dell'OS interno. Questa situazione, secondo le statistiche, si sviluppa nel 20-30% di tutti i casi con placenta previa.
I ginecologi ostetrici parlano della presentazione parziale nel caso in cui la placenta passi parzialmente alla faringe interna. Questa patologia è già presente un po 'più spesso - in circa il 70-80% di tutte le gravidanze con placenta previa.
classificazione
È possibile valutare il grado di sovrapposizione del tessuto placentare della faringe interna mediante ultrasuoni. I medici usano una classificazione speciale, che prevede varie opzioni cliniche. Tenendo conto dei segni valutati, questa patologia può essere:
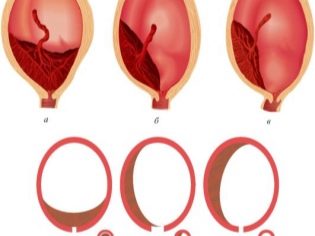
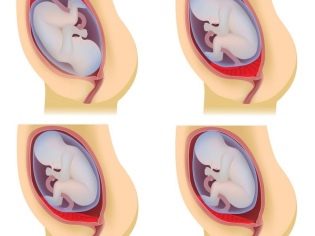
- 1 grado. In questo caso, il tessuto placentare è abbastanza vicino all'apertura della cervice. I suoi bordi sono più alti della bocca interna, 3 cm.
- 2 gradi. In questo caso, il bordo inferiore della placenta è praticamente situato all'ingresso del canale cervicale, senza sovrapposizioni.
- 3 gradi. I bordi inferiori della placenta iniziano a sovrapporsi quasi completamente all'utero interno. In questa situazione, il tessuto placentare si trova solitamente sulla parete uterina anteriore o posteriore.
- 4 gradi. In questo caso, il tessuto placentare blocca completamente l'ingresso al canale cervicale. L'intera parte centrale della placenta "viene" allo stesso tempo nell'area della gola uterina interna. Allo stesso tempo, sia le pareti anteriori che quelle posteriori dell'utero contengono aree separate del tessuto placentare.
Oltre agli ultrasuoni, i ginecologi ostetrici usano i vecchi metodi collaudati di diagnosi di varie opzioni per la localizzazione della placenta. Questi includono l'esame vaginale. Un medico esperto e qualificato può determinare in modo rapido e preciso dove si trova il "luogo dei bambini". Potrebbe avere le seguenti localizzazioni:
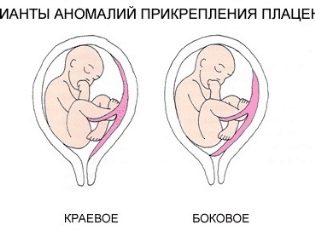
- Nel centro Questo tipo di previa è chiamato placenta praevia centralis.
- Ai lati Questo tipo di presentazione è chiamato laterale o praevia lateralis.
- Intorno ai bordi. Questa opzione è anche chiamata edge o placenta praevia marginalis.
Esiste una serie di corrispondenze tra l'ecografia e la classificazione clinica. Ad esempio, la presentazione centrale corrisponde a 3 o 4 gradi mediante ultrasuoni. I suoi specialisti sono anche chiamati completi. 2 e 3 gradi di ultrasuoni corrispondono, di regola, la presentazione laterale.
La presentazione regionale del tessuto placentare è solitamente equivalente a 1-2 gradi mediante ultrasuoni. Inoltre, questa opzione clinica può essere definita parziale.
Alcuni medici usano una classificazione clinica aggiuntiva. Condividono la presentazione sul punto di attacco del tessuto placentare alle pareti uterine. Quindi, può essere:
- Anteriore. In tale situazione, il tessuto placentare è attaccato alla parete uterina anteriore.
- Posteriore. La placenta è per lo più attaccata alla parte posteriore dell'utero.
È possibile determinare esattamente a quale parete è attaccato il tessuto placentare, di regola, fino a 25-27 settimane di gravidanza. Tuttavia, è importante ricordare che la posizione della placenta può cambiare, specialmente se è attaccata alla parete anteriore dell'utero.
sintomi
Va notato che la placenta previa non è sempre accompagnata dallo sviluppo di segni clinici avversi. Con parziale previa, la gravità dei sintomi può essere abbastanza insignificante.
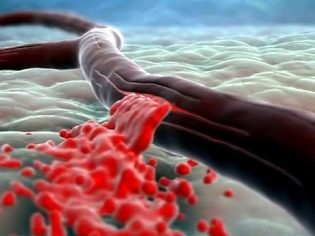
Se il tessuto placentare si sovrappone significativamente alla gola interna dell'utero, allora la donna incinta inizia a sviluppare manifestazioni avverse di questa patologia. Uno dei possibili sintomi caratteristici della presentazione è il sanguinamento. Di regola, si sviluppa nel 2 ° trimestre di gravidanza. Tuttavia, alcune donne sviluppano il sanguinamento dal tratto genitale e molto prima - nei primi termini del trasporto di un bambino.
Nell'ultimo trimestre di gravidanza, la gravità del sanguinamento può aumentare. Ciò è in gran parte facilitato dalle intense contrazioni dell'utero e dal progredire del feto lungo il tratto genitale. Più vicina è la consegna imminente, maggiore è la possibilità di sviluppare sanguinamento grave.
I medici lo credono la ragione principale per la comparsa di sangue dal tratto genitale in questo caso è l'incapacità della placenta di allungarsi seguendo lo stiramento delle pareti uterine. L'avvicinarsi del parto contribuisce al fatto che la placenta inizia a esfoliare, che si manifesta con la comparsa di sanguinamento.
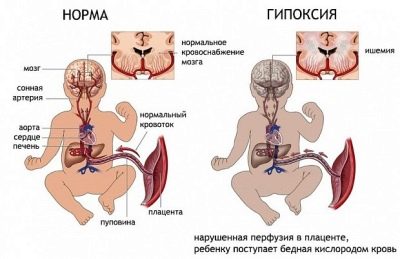
In questo caso, è importante capire che il feto non perde il proprio sangue. In questa situazione, si verificano solo le interruzioni del tessuto placentare. Il pericolo di questa condizione è che il bambino, "vivendo" nella pancia di mia madre, può iniziare la fame di ossigeno acuta - ipossia.
La comparsa di sanguinamento con la presentazione del tessuto placentare, di regola, contribuisce a qualsiasi effetto. Quindi, potrebbe svilupparsi dopo:
- sollevare oggetti pesanti;
- sforzo fisico e corsa;
- forte tosse;
- esame vaginale imprudente o ecografia transvaginale;
- il sesso;
- procedure termali (bagni, saune, bagno).
Con piena previa, il sangue dal tratto genitale può apparire improvvisamente. Di solito ha un intenso colore rosso brillante. Un sintomo doloroso può o non può essere presente. Dipende dalle condizioni individuali della donna incinta. Dopo un po 'di tempo, l'emorragia di solito si ferma.
Nel caso di previa incompleta, il sanguinamento dal tratto genitale di una donna incinta si sviluppa più spesso nel 3 ° trimestre di gravidanza e anche con l'inizio immediato del travaglio. La gravità del sanguinamento allo stesso tempo può essere molto diversa, da scarsa a intensa. Tutto dipende da quanto la placenta si sovrappone alla bocca uterina interna.
Migrazione di placenta
Durante la gravidanza, la posizione della placenta può cambiare. Questo processo è chiamato migrazione. Per molti aspetti, è causato da cambiamenti fisiologici nelle parti inferiori dell'utero, che si sviluppano in diverse settimane di gravidanza.
La migliore prognosi è solitamente la migrazione della placenta lungo la parete frontale. In questa situazione, il tessuto placentare si solleva leggermente, cambiando la sua posizione originale. Se la placenta è attaccata alla parete posteriore, la sua migrazione è solitamente difficile o estremamente lenta. In pratica, ci sono casi in cui il tessuto placentare attaccato alla parete posteriore dell'utero non si è spostato durante la gravidanza.
La migrazione della placenta non è di solito un processo rapido. In modo ottimale, se si verifica entro 6-10 settimane. In questo caso, la donna incinta non presenta alcun sintomo avverso. La migrazione della placenta di solito termina in 33-34 settimane di gestazione del bambino.
Se il tessuto placentare cambia la sua posizione troppo rapidamente (in 1-2 settimane), allora questo può essere un pericoloso sviluppo di alcuni sintomi nella futura madre. Così, una donna incinta può sentire dolore all'addome o notare la comparsa di sanguinamento dal tratto genitale.
In questo caso, il ritardo nella ricerca di assistenza medica non ne vale la pena.
Quali possono essere le complicazioni?
Lo sviluppo di sanguinamento frequente è un segno sfavorevole. Frequenti perdite di sangue minacciano lo sviluppo di una condizione anemica in una donna incinta, accompagnata da una diminuzione del ferro ematico e dell'emoglobina.L'anemia della madre è una condizione pericolosa per il feto in via di sviluppo. Una diminuzione dell'emoglobina nel flusso ematico placentare può contribuire ad una diminuzione dell'intensità dello sviluppo intrauterino di un bambino, che influenzerà negativamente la sua salute in futuro.
Un'altra possibile complicazione della presentazione potrebbe essere lo sviluppo di una nascita spontanea non pianificata. In questo caso, il feto può nascere molto prima. In questa situazione, il bambino può essere prematuro e incapace di vivere in modo indipendente. Se la placenta previa è troppo pronunciata e procede piuttosto sfavorevolmente, allora c'è anche il rischio di aborto spontaneo.
Inoltre, i medici notano che i pazienti che hanno la placenta previa durante la gravidanza spesso hanno difficoltà a mantenere i normali valori della pressione arteriosa. Una donna può sviluppare ipotensione - una condizione in cui la pressione scende al di sotto della norma di età. Secondo le statistiche, questa patologia si sviluppa nel 20-30% delle gravidanze che si verificano con placenta previa.
Una delle gravi complicanze della gestazione è la gestosi. Questa patologia non fa eccezione per le donne che hanno placenta previa durante la gravidanza. Soprattutto spesso in questo caso si sviluppa una gestosi tardiva. È accompagnato dallo sviluppo della patologia della coagulazione del sangue, nonché dai disturbi nel lavoro degli organi interni.
L'insufficienza fetale-placentare è un'altra patologia che può svilupparsi durante la presentazione. Questa condizione è estremamente pericolosa per il feto. È caratterizzato da una diminuzione della fornitura di ossigeno all'organismo dei bambini, che influisce negativamente sullo sviluppo del cuore e del cervello del bambino.
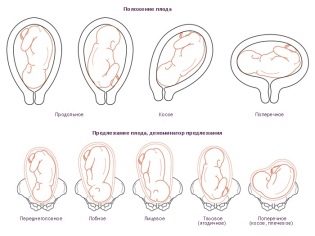
Gli esperti hanno scoperto che quando la placenta prevale, si trova spesso un'anomala posizione fetale nell'utero. Per il normale sviluppo fisiologico, il bambino dovrebbe essere nella posizione di testa in giù.
Tuttavia, con la placenta previa, possono svilupparsi altre opzioni cliniche. Pertanto, il feto può trovarsi in posizione obliqua, pelvica o trasversale. Con tali opzioni per la posizione del bambino nell'utero durante la gravidanza possono verificarsi varie patologie. Inoltre, i dati previa possono essere un'indicazione per ostetricia chirurgicamente. Abbastanza spesso, le future madri in tali situazioni hanno eseguito un taglio cesareo.
Come è la diagnosi?
Sospetta placenta previa e tessuto può essere senza ultrasuoni. La presenza di questa patologia può indicare sanguinamento ripetuto dal tratto genitale in una donna incinta, in genere in via di sviluppo in 2-3 trimestri di gravidanza.
Con la comparsa di sangue dal tratto genitale è molto importante condurre un esame vaginale clinico. Questo esclude qualsiasi altra patologia che potrebbe causare lo sviluppo di sintomi simili. Inoltre, con questa patologia, la condizione generale del feto è necessariamente valutata. Questo viene fatto attraverso un esame ecografico.
Il metodo di base della diagnosi della presentazione del tessuto placentare oggi è l'ecografia. Un medico esperto può facilmente determinare il grado di sovrapposizione della faringe interna da parte della placenta. Dopo lo studio, uno specialista ecografico dà alla futura mamma una conclusione disegnata a mano. È necessariamente investito in una carta medica di una donna incinta, in quanto è necessario per elaborare le tattiche corrette per la gestione della gravidanza, oltre a rintracciarlo nel tempo.
Se, durante un esame ecografico, il tessuto placentare si trova nella regione dell'OS interno, allora in questo caso non è auspicabile condurre ulteriori esami vaginali in futuro. Se necessario, i medici ricorrono a questo esame, ma cercano di farlo nel modo più attento e attento possibile.
Se la placenta previa è stata stabilita abbastanza presto, allora in questo caso, alla futura mamma verranno assegnati diversi ultrasuoni aggiuntivi.Di regola, vengono eseguiti in modo coerente alle 16, 25-26 e 34-36 settimane di gravidanza.
Gli esperti raccomandano un'ecografia quando la vescica è piena. In questo caso, diventa molto più facile per il medico ecografico vedere la patologia.
Con l'aiuto degli ultrasuoni, è anche possibile determinare l'accumulo di sangue in un ematoma. Allo stesso tempo, la sua quantità è necessariamente stimata. Quindi, se è inferiore a ¼ dell'area totale della placenta, allora questa condizione clinica ha una prognosi piuttosto favorevole per l'ulteriore corso della gravidanza. Se l'emorragia è più di 1/3 dell'area totale del tessuto placentare, allora in tale situazione la prognosi per la vita del feto è piuttosto sfavorevole.
Quali misure dovrebbero essere prese?
Quando si verifica un sanguinamento dal tratto genitale, è molto importante per una donna incinta consultare immediatamente il proprio ostetrico-ginecologo per un consiglio. Solo un medico può valutare pienamente la gravità della condizione e fare un piano per un'ulteriore gravidanza.
Se la placenta previa non è accompagnata dallo sviluppo di sintomi avversi, allora la futura gestante potrebbe trovarsi in una tale situazione nell'osservazione del dispensario. Per ospedalizzare una donna incinta in ospedale durante il normale ciclo di gravidanza non lo faranno. In questo caso, alla futura madre devono essere fornite raccomandazioni che lei dovrebbe monitorare attentamente il suo stato di salute. Inoltre, sono state fatte raccomandazioni sul fatto che è impossibile sollevare pesi e le attività fisiche intensive sono limitate. La futura madre, che ha la placenta previa, dovrebbe anche monitorare attentamente il suo stato emotivo.
Forte stress e shock nervosi possono causare uno spasmo pronunciato dei vasi uteroplacentari. I disturbi del flusso sanguigno risultanti possono essere molto pericolosi per lo sviluppo fetale.
trattamento
Di regola, la terapia per placenta previa dopo 24-25 settimane viene effettuata in condizioni stazionarie. In questa situazione, i medici cercano di eliminare il rischio di parto prematuro. In ospedale è molto più facile monitorare le condizioni generali della futura mamma e bambino.
Durante la terapia, devono essere seguiti i seguenti principi:
- riposo a letto obbligatorio;
- la nomina di farmaci che normalizzano il tono dell'utero;
- prevenzione e cura dell'anemia e possibile insufficienza placentare.
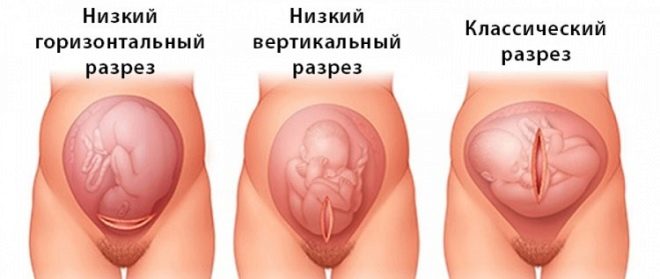
Se l'emorragia è troppo pesante e non si ferma, c'è un'anemia grave, quindi può essere eseguito un taglio cesareo. L'operazione salva-vita può essere eseguita nello stato critico della madre o del feto.
A full previa placenta cesareo viene eseguita. Il parto naturale allo stesso tempo può essere molto pericoloso. All'inizio del travaglio, l'utero inizia a contrarsi fortemente, il che può portare a un rapido distacco della placenta. In una tale situazione, la gravità del sanguinamento uterino può essere molto forte. Al fine di evitare una massiccia perdita di sangue e per l'aspetto sicuro del bambino, i medici e ricorrere all'esecuzione di ostetricia chirurgica.
Un taglio cesareo può essere eseguito in modo pianificato e nei seguenti casi:
- se il bambino è nella posizione sbagliata;
- in presenza di estese cicatrici sull'utero;
- con gravidanze multiple;
- con polidramnios pronunciato;
- con una pelvi stretta in una donna incinta;
- se la gestante ha più di 30 anni.
In alcuni casi, con una presentazione incompleta, i medici non possono ricorrere al metodo chirurgico di consegna. In questo caso, di solito, aspettano l'inizio del travaglio e, con il suo esordio, aprono la vescica fetale. Un'autopsia in tale situazione è necessaria affinché la testa del feto inizi a muoversi correttamente lungo il canale del parto.
Se durante il parto naturale si verifica un sanguinamento grave o si sviluppa un'ipossia fetale acuta, le tattiche di solito cambiano e viene eseguito un taglio cesareo. Monitorare le condizioni della donna e del feto è molto importante. Per questo, i medici controllano immediatamente diversi segni clinici. Valutano l'attività contrattile uterina, la dilatazione cervicale, il polso e la pressione sanguigna nella madre e nel feto, così come molti altri indicatori.
Nella pratica medica, il taglio cesareo viene sempre più eseguito. Secondo le statistiche, i ginecologi ostetrici preferiscono questo metodo di cura ostetrica in quasi il 70-80% di tutti i casi di gravidanze che si verificano con la placenta prevalente.
Il periodo postpartum con placenta previa può essere complicato dallo sviluppo di numerose patologie. Più era dura la gravidanza e più spesso si sviluppava il sanguinamento, maggiore era la probabilità che la donna si riprendesse molto dopo la gravidanza. Può sviluppare malattie ginecologiche e sognare il tono uterino. Anche nel periodo postpartum, può esserci un sanguinamento uterino pesante.
Traccia la salute e le condizioni generali della madre, che stava portando il bambino con placenta previa, dopo la gravidanza dovrebbe essere molto attentamente. Se una donna si sente molto debole, ha costantemente le vertigini e continua a sanguinare per diversi mesi dopo il parto, dovrebbe consultare immediatamente il suo ginecologo. In tale situazione, è necessario escludere tutte le possibili complicanze postoperatorie, nonché lo sviluppo di una grave condizione anemica.
prevenzione
Prevenire la placenta previa impossibile al 100%. Seguendo alcune raccomandazioni, una donna può solo ridurre la probabilità di sviluppare questa patologia durante la gravidanza. Più responsabile la futura madre si relazionerà alla sua salute, maggiori saranno le possibilità di nascita di un bambino sano.
Al fine di ridurre il rischio di placenta previa, una donna dovrebbe essere tenuta a visitare regolarmente un ginecologo. Tutte le malattie croniche degli organi riproduttivi femminili sono trattate al meglio in anticipo, anche prima dell'inizio della gravidanza. È molto importante condurre la terapia per patologie infettive e infiammatorie. Sono spesso la causa principale dello sviluppo della presentazione del tessuto placentare.
Naturalmente, è molto importante ridurre al minimo le conseguenze degli interventi chirurgici eseguiti per vari motivi. Se una donna decide di abortire, dovrebbe essere eseguita solo in un istituto medico. È molto importante che qualsiasi intervento chirurgico venga eseguito da uno specialista esperto e competente.
Mantenere uno stile di vita sano è anche una misura preventiva abbastanza importante. Una corretta alimentazione, la mancanza di forte stress e un buon sonno contribuiscono al buon funzionamento del corpo femminile.
Nel prossimo video imparerai di più sulla posizione della placenta.